[导读] 液基细胞学是最受欢迎的宫颈细胞学筛查方法,虽然一些资料显示HPV检测作为初步筛查方法可以检测出更多的癌前细胞(与传统细胞学方法相比),但仍然没有充分、强有力的证据支持HPV检测是最佳的宫颈。
文章编译来源:New Brunswick省癌症网络(NBCN)/ 翻译:山东省诸城市妇幼保健院病理科 王巍伟
一、宫颈癌
1、介绍
宫颈癌是加拿大女性所患癌症中第12种最常见的恶性肿瘤类型。据估计,2011年将有1300名女性发生宫颈癌,且有350名患者将死于该肿瘤。如果没有宫颈癌筛查,估计加拿大女性一生中进展为宫颈癌的概率为1/28,而当前的实际概率为1/150。
1949年,加拿大引进并开始进行宫颈细胞学(Pap)检测;过去30年间,加拿大宫颈癌的发病率和死亡率都稳步下降(图1)。
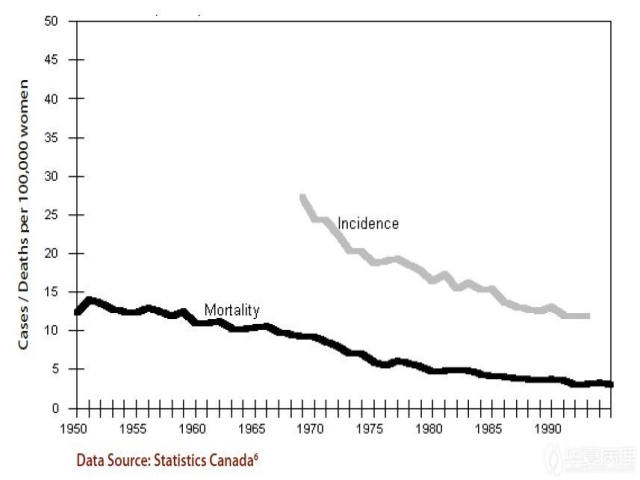
图1 加拿大1950-1995年间宫颈癌发病率和死亡率
由于宫颈癌筛查的开展,每年有1000多位加拿大女性幸免于难,并且有数以万计宫颈癌病例得到了有效预防。
遵循全国趋势,New Brunswick省内不同年龄段宫颈癌发病率和死亡率如图2所示。
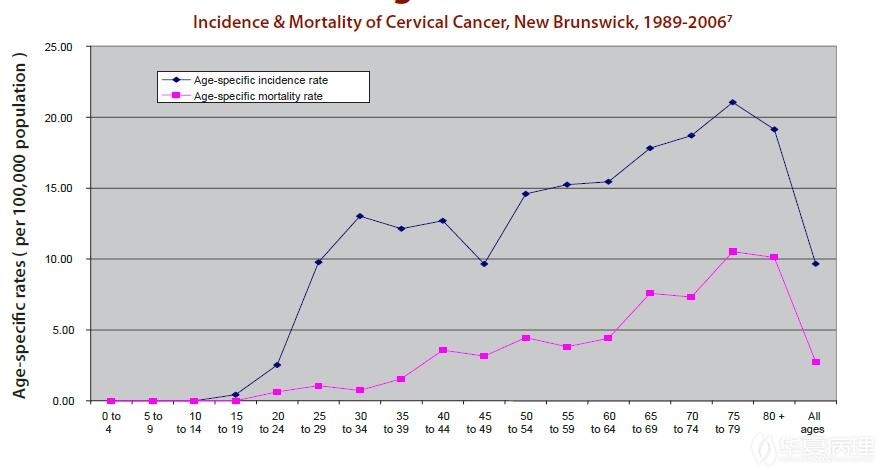
图2 New Brunswick省 1986-2006年间不同年龄段宫颈癌发病率和死亡率
虽然New Brunswick省自己所报告的参与率相对较高(图3),但是在过去10年间该省的发病率和死亡率并无改善。
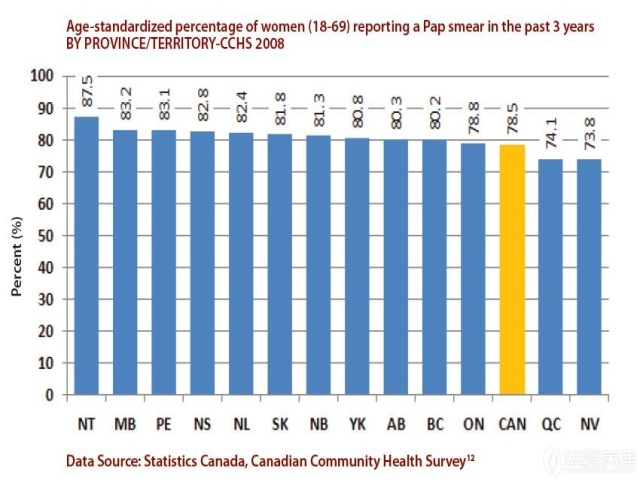
图3 2008年各省份/地区过去3年间符合年龄标准(18-69岁)女性进行宫颈癌筛查百分比
现在,New Brunswick省进行过宫颈筛查的女性中并没有发生浸润性宫颈癌的病例。然而,其他一些地区(例如:不列颠哥伦比亚、马尼托巴和艾伯塔省)报道,大多数诊断为浸润性宫颈癌的女性在过去5年间没有进行宫颈癌筛查。
2、自然病史及风险因素
高危致癌型人乳头瘤病毒(HPV)是宫颈癌发生过程中最主要的诱发因素。虽然HPV感染非常普遍(女性一生中高危型HPV感染率约为80%),但是绝大多数女性会在无任何症状和体征的情况下将其清除。对于那些持续性感染的女性,从高危型HPV感染进展为癌前病变的平均时间为24个月,进展为宫颈癌的平均时间则为8-12年。
癌前病变分为低级别鳞状上皮内病变(LSIL)和高级别鳞状上皮内病变(HSIL)。大多数LSIL会自行消失,并且很少进展为浸润性宫颈癌。与其不同,大约13%未经临床处理的HSIL将进展为浸润性宫颈癌。鳞状细胞癌占宫颈恶性肿瘤的80-90%,其余的主要为腺癌。
女性HPV感染的主要决定因素包括性伴侣的数量、性生活开始年龄以及开始性活动之前其性伴侣已经感染HPV的可能性。
性伴侣一直使用避孕套的女性HPV感染率较低。但是,与通过生殖器分泌物传播的性传播感染(STI)相比,避孕套对HPV感染所能提供的保护有限,HPV可以通过接触已感染的皮肤或黏膜表面传播,而避孕套并不能总是覆盖或保护这些区域。
免疫抑制女性具有较高的HPV感染率,且更可能为持续性HPV感染。例如,HIV阳性女性感染HPV的可能性是HIV阴性女性的10倍。
患有其他免疫抑制相关疾病(例如:系统性红斑狼疮、炎性肠病、癌症以及器官移植患者)的女性也具有较高的高级别鳞状上皮内病变风险。进行化疗的女性癌症患者在治疗期间可能有暂时的免疫抑制。一些研究显示,癌症治疗后免疫系统恢复的程度有所不同,其主要在于所采用的癌症辅助性治疗类型,但是总体都会恢复至原有免疫水平。
1940至1971年间,一些怀孕女性为了防止流产而进行了乙烯雌酚(DES)的治疗。如果一些女性的母亲在怀孕期间接受了乙烯雌酚(DES)治疗,那么这些女性阴道或宫颈罹患透明细胞腺癌的风险为1/1000。
对于HPV持续性感染女性,发生宫颈癌最重要的风险因素就是没有进行适当的宫颈筛查。吸烟和高产次中的每一种因素都使得宫颈癌的发生风险至少增加两倍。
二、预防及筛查
1、HPV免疫接种项目
2007年,加拿大卫生部批准了9岁至26岁女性(性生活开始之前)接种HPV疫苗,以此来预防HPV感染(70%宫颈癌病例由HPV感染所致)。即使已经接种HPV疫苗,所有有性生活的女性也应该进行常规宫颈细胞学检测,因为疫苗并不能预防可以导致宫颈癌的所有HPV类型。
2009年10月,New Brunswick省学校基础项目(7年级女孩)的疫苗接种率为71%。目前尚无任何方法可以获取学校基础项目外人群的疫苗接种信息。
宫颈癌预防及筛查项目(Cervical Cancer Prevention and Program,CCPSP)执行委员会正在探索建立CCPSP数据库和其他各种管理数据库之间的连接(例如:医疗保险数据库和药品信息系统数据库),这样就能够更加广泛的收集HPV疫苗接种人群信息。
2、筛查项目
New Brunswick省的宫颈癌筛查以随机方式(opportunistic fashion)进行,其早于宫颈癌预防及筛查项目(CCPSP)的实施。New Brunswick省20岁至69岁女性约有254,400名。2008年,New Brunswick省实验室所提供的数据显示,每年有大约150,000例宫颈细胞学检测和10,000例阴道镜检查。在有癌前病变的病例中,90%宫颈细胞学检测结果为正常或阴性。2008年加拿大社区卫生调查发现,约20% 的New Brunswick省女性在前3年内未进行过宫颈癌筛查。
大多数从未进行或不按常规进行宫颈癌筛查的女性具有发生宫颈癌的风险。
不管采用什么筛查技术,改善宫颈癌筛查的覆盖范围将会降低死亡率。
女性与其医疗保健服务者之间的持续性联系能够促进宫颈癌筛查的开展。
女性的接诊医师或其他医疗保健服务者建议其进行宫颈癌筛查是一种最有效的补救措施。当一些女性应该进行宫颈癌筛查时与其进行沟通,并且在图表中标记出那些筛查过期的女性,这是现实证据所支持的两种方法,因为当两者结合进行时能够取得最大成功。
筛查项目中开展邀请和召回信件投递也是一种有效的补救措施。CCPSP希望在2013-2014年度能够提供这一服务。
宫颈癌筛查项目的实施将确保筛查、随访以及处理的顺利进行,并且可以采用标准方式。有组织筛查项目的要素包括:
□ 明确的目标人群;
□ 确保较高覆盖范围筛查的相应措施;
□ 足够的临床和实验室设备;
□ 实验室质量控制项目;
□ 筛查异常女性的诊断、处理及随访设备;
□ 工作分配系统的建立;
□ 项目评估与监测(基于性能指标)。
根据New Brunswick省宫颈癌预防及筛查项目(CCPSP)所组织目标人群进行统计,完成该项目需要三年多时间,并且由多学科执行委员会领导实施。参与者包括:
□ 妇科肿瘤学家; □ 放射肿瘤学家; □ 病理医生; □ 妇科医生;□ 家庭医生;
□ 执业护士; □ 社区卫生中心护士长;□ 实验室行政主任;□ 主管细胞技术员;
□ 信息技术专家;□ 卫生-实验室顾问部;□ 信息技术项目经理;□ 流行病学家;
□ 质量管理和责任协调者;□ 宫颈癌筛查协调者;□ 公共卫生护士。
CCPSP目标为:
□ 建立规程及指南;
□ 增加非筛查和筛查女性的准入人数;
□ 降低宫颈细胞学检测结果正常女性每年再次进行筛查的数量;
□ 对宫颈细胞学检测结果异常女性进行规范化随访;
□ 确保对需要进行阴道镜检查随访女性进行分流;
□ 降低宫颈癌的发病率和死亡率(宫颈癌是一种可预防的疾病)。
3、CCPSP资料库
New Brunswick省宫颈癌预防及筛查项目(CCPSP)将可以得到CCPS资料库的支持。该资料库可以在项目规划、实时评估以及性能监测方面予以帮助。该资料库首先可以提供的信息包括宫颈细胞学检测信息和各种报告。
将来还可以提供这些区域项目监测所需要的一些信息,包括随访、邀请、HPV疫苗接种数据及其他信息。图4显示显示了数据库的技术成分,其中较暗的阴影部分表示第一阶段所提供的信息。通过一套既定的性能指标,第一阶段所获得信息就能够提供常规监测。
ABC短期项目所建立的质量指标将监测:
□ 覆盖范围;
□ 目标人群;
□ 样本收集方法;
□ 遵守指南。
□ 长期项目所建立的质量指标将监测:
□ 发病率;
□ 死亡率;
□ 疫苗接种人群筛查信息。
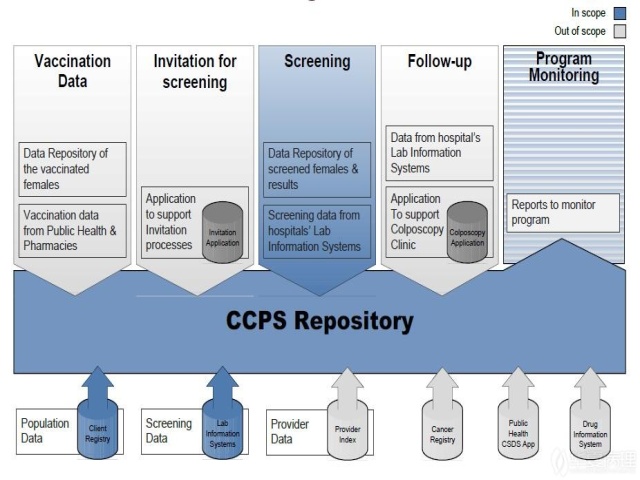
图4 CCPS资料库
三、New Brunswick省宫颈癌预防和筛查临床实践指南
1、介绍
2008年1月,卫生部长宣布了宫颈癌疫苗接种和筛查策略,以此来降低New Brunswick省宫颈癌的发病率和死亡率。New Brunswick省每年有30例浸润性宫颈癌新发病例,估计会有10名女性死于这种可以预防的疾病。
宫颈癌预防及筛查项目(CCPSP)是New Brunswick省癌症网络(NBCN)(卫生部的一部分)的一种责任。在将来3年内,多种参与者执行委员会将在全省内完成这一项目。
2、宫颈癌预防及筛查项目(CCPSP)组织结构
项目组织结构如下图所示:
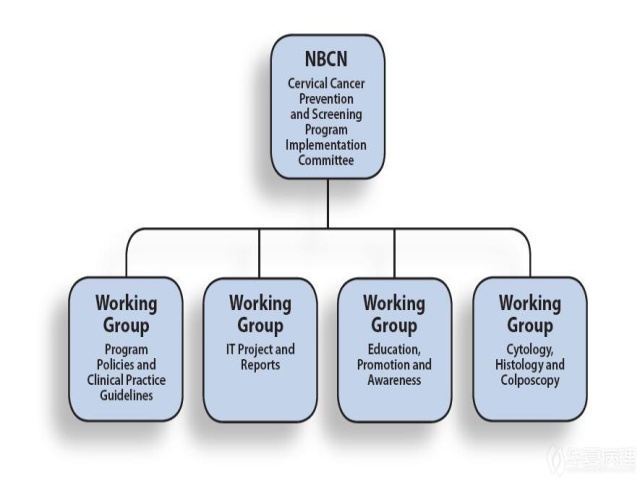
(1)项目政策要求和临床实践指南工作小组
建立有依据的方针政策,并且为宫颈细胞学检测结果正常/异常女性介绍现有具有指导意义的临床实践指南的适用范围以及实施策略。
(2)指南目标
帮助New Brunswick省卫生保健服务者和女性选择最佳宫颈癌筛查方法,降低这种可预防疾病(浸润性宫颈癌)的发病率和死亡率,同时使筛查风险最小化。临床实践指南应该作为健全临床决策的一种辅助性手段。
(3)工作小组成员
成员由执行委员会任命,包括:
□ 主席—New Brunswick省医疗协会妇科学代表:E. Reardon, MD, Saint John;
□ 妇科肿瘤学代表:R. Savoie, MD, and C. Williams, MD, Moncton;
□ New Brunswick省医疗协会家庭医学代表:V. MacMillan, MD, Dalhousie;
□ New Brunswick省医疗协会病理学代表:DalhousieM. Godlewski, MD, Saint John;
□ 主管细胞技术员:M. Collette, RT, Moncton;
□ NBCN质量管理和责任协调者:G. Bolesnikov, MD, Fredericton;
□ NBCN癌症筛查顾问:L. Varner, RN, Moncton;
□ NBCN癌症筛查协调员:S. Koch, RN, Fredericton。
工作小组成员熟知大量可靠的宫颈癌指南,这些指南被当前加拿大各地从业人员所使用,并且得到加拿大相关专业协会的支持。
工作小组决定采用和改编已有指南,并且同时要意识到New Brunswick省的一些具体问题:
□ New Brunswick省内未进行宫颈癌筛查及已进行宫颈癌筛查女性仍然具有宫颈癌主要危险因素;
□ 重复筛查导致调查过度、资源使用效率低下以及对女性造成了潜在危害;
□ 一些比较新的技术(如:液基细胞学、HPV-DNA检测以及HPV疫苗接种)在New Brunswick省已经开展。
工作小组决定遵循CAN-ADAPTE程序对现有指南进行系统性改编。在这一过程中,工作小组尝试检索尽可能多指南。所采用的主要现有指南是“癌症指南及标准SAGE详细目录”,该目录是当前英文癌症控制指南和标准中使用最广泛的数据库,并且使用AGREE II 质量评价报告系统对其进行了评定。该详细目录后续得以开发,由加拿大合作抗癌能力增强项目(Canadian Partnership Against Cancer’s Capacity Enhancement Program.)进行维护。
综述本文期间,该数据库的工作重点在2003年至2009年间最常见癌症疾病网站的英文指南(包括宫颈癌)方面。基于CCPSP和当前New Brunswick省卫生保健环境的特殊需求,工作小组着手对以下两个指南进行全面评估:
□ Ontario省宫颈癌筛查临床实践指南(2005);
□ Alberta省宫颈癌筛查指南(2009)。
下面为这一运行过程中的重点:
(A)制定一系列与宫颈癌筛查相关的健康问题,包括:
□ 目标人群:开始进行筛查的最佳时间;
□ 目标人群:停止进行筛查的最佳时间;
□ 最佳筛查间期;
□ 最佳筛查方法;
□ 最佳筛查范围;
□ 特殊状况下的女性宫颈癌筛查:
□ 免疫抑制女性;
□ 子宫次全切女性;
□ 子宫全切女性;
□ 妊娠女性;
□ 同性恋女性。
□ 筛查期间判读为细胞学异常女性的最佳处理方法:
□ ASC-US(意义不明确的非典型鳞状上皮细胞);
□ LSIL(低级别鳞状上皮内病变);
□ AGC(非典型腺上皮细胞);
□ ASC-H(非典型鳞状上皮细胞,不能除外高级别鳞状上皮内病变);
□ HSIL(高级别鳞状上皮内病变);
□ 鳞状细胞癌、腺癌、或其他恶性肿瘤;
□ 不满意标本。
(B)指南回顾:
工作小组成员对上述两个指南进行回顾,即Ontario省宫颈癌筛查临床实践指南(2005)和Alberta省宫颈癌筛查指南(2009)。工作小组成员回答他们是同意、不同意还是某种程度上同意上文所述问题。他们之间进行多次的面对面交流,以对相关指南的可接受性和适用性达成一致意见。基于在New Brunswick省所得到的宫颈癌发病率、死亡率、阴道镜检查的应用以及一些新技术(液基细胞学、HPV-DNA检测以及HPV疫苗接种)的开展情况等数据,工作小组就指南草案(包括所采用的Ontario省和Alberta省筛查指南的一些元素)达成协议并分发至外部审查和反馈。外部审阅人员包括:
□ 大西洋妇产科协会;
□ New Brunswick省实验室医师协会;
□ New Brunswick省医学会全科医生;
□ 首席卫生官办公室;
□ 医学实验室技术人员和细胞技术人员;
□ 执业护士;
□ 妇科医生/阴道镜医生;
□ 病理医生;
□ 卫生实验室顾问部。
同时邀请指南来源文件专家(Ontario省宫颈癌筛查项目的宫颈癌筛查指南发展委员会成员和Alberta省健康服务-最佳实践项目成员)对指南草案文件进行审查和反馈。2011年3月,New Brunswick省宫颈癌筛查临床实践指南的最终版本获得CCPSP执行委员会批准。
四、指南介绍
CCPSP执行委员会采纳了下述指南:
1、筛查开始时间(目标人群宫颈癌筛查最佳开始时间)
宫颈癌筛查应该从21岁或初次直接性活动后3年开始进行,不管哪一种情况发生的更晚。直接性活动包括性交以及涉及任一性伴侣性区域的指交或口交。
年龄小于21岁的年轻女性仍然需要与医疗保健服务人员进行密切联系,对其进行STI(性传播感染)筛查和HPV疫苗接种。
2、筛查间期
之前无异常宫颈细胞学检测结果女性宫颈癌筛查间期:应该每年进行一次筛查,直到连续三次宫颈细胞学检测结果为阴性。连续三年宫颈细胞学检测结果为阴性后,应该继续每2年或3年进行一次。推荐每3年进行一次宫颈癌筛查,充分的回访机制支持这一筛查间期。
超过5年未进行宫颈癌筛查女性:应该每年进行一次筛查,直到连续三次宫颈细胞学检测结果为阴性。连续三年宫颈细胞学检测结果为阴性后,应该继续每2年或3年进行一次。
3、筛查停止时间(目标人群宫颈癌筛查最佳停止时间)
前10年内具有充分的宫颈癌筛查阴性史,69岁后则停止筛查。
超过69岁且未进行过宫颈癌筛查的女性,需连续3年进行宫颈细胞学检测。如果结果为阴性并且满意,停止进行筛查。
4、最佳筛查方法
液基细胞学(LBC)是最受欢迎的宫颈细胞学筛查方法。传统涂片细胞学仍然也是一种可以接受的筛查方法。
宫颈细胞学检测可以在目标人群(21-69岁)中发现癌前病变,或者说当病变处于早期阶段时,及时处理可以更加有效的防止生命的丧失并且降低与治疗相关疾病的死亡率。
虽然一些资料显示HPV检测作为初步筛查方法可以检测出更多的癌前细胞(与传统细胞学方法相比),但仍然没有充分、强有力的证据支持HPV检测是最佳的宫颈癌筛查方法。
5、最佳筛查范围
鉴于其他进行宫颈癌筛查项目地区具有较低的宫颈癌发病率和死亡率,推荐在全省范围内进行具有充分回访机制的宫颈癌筛查项目。
6、特殊情况下女性宫颈癌筛查
子宫次全切(宫颈完整)女性:根据指南要求,进行了子宫次全切手术(留有完整的宫颈)的女性应该继续进行筛查。
子宫全切女性: 由于非恶性肿瘤且无宫颈上皮非典型增生或HPV感染而接受子宫全切手术的女性可以停止筛查。活检证实为高级别鳞状上皮内病变(HSIL)、原位腺癌(AIS)或浸润性宫颈癌并且进行子宫全切的女性应该在此后每年进行穹窿涂片检测。
妊娠女性:妊娠女性筛查频率应该与非妊娠女性一致。制造商所附关于妊娠女性个体化筛查方法的说明应予以考虑。
免疫抑制女性:免疫抑制女性(器官移植、化疗及HIV阳性女性)应该每年进行一次筛查。
同性恋女性:同性恋女性应该遵循与异性恋女性相同的宫颈癌筛查方法。
7、最佳处理方法
(1)ASCUS
□ ≥30岁女性:推荐进行反馈性HPV检测。实验室对≥30岁且判读结果为ASCUS女性将进行反馈性HPV检测。
□ 如果能够进行反馈性HPV检测:如果HPV检测结果为阴性则恢复常规宫颈癌筛查;如果HPV检测结果为阳性则进行阴道镜检查。
□ 如果不能进行反馈性HPV检测: 6个月后进行重复宫颈细胞学检测,如果检测结果为阴性则进行下6个月后的重复宫颈细胞学检测;如果两次宫颈细胞学检测结果均为阴性则恢复常规宫颈癌筛查;如果宫颈细胞学检测结果异常则进行阴道镜检查。
□ 21-29岁女性:推荐6个月后进行重复宫颈细胞学检测;如果检测结果为阴性则进行下6个月后的重复宫颈细胞学检测;如果两次宫颈细胞学检测结果均为阴性则恢复常规宫颈癌筛查;如果宫颈细胞学检测结果异常则进行阴道镜检查。
□ <21岁女性(即使不推荐进行常规宫颈癌筛查):2年内每12个月进行一次重复宫颈细胞学检测(2次检测);12个月时,如果结果为高级别鳞状上皮内病变则进行阴道镜检查;24个月时,如果结果为阴性则恢复常规宫颈癌筛查,如果结果为ASCUS或更高级别病变则进行阴道镜检查。
(2)LSIL(低级别鳞状上皮内病变)
□ ≥50岁女性:年龄≥50岁且判读结果为LSIL的女性,实验室将进行反馈性HPV检测,如果HPV检测结果为阴性则恢复常规宫颈癌筛查,如果HPV检测结果为阳性则进行阴道镜检查;如果没有进行反馈性HPV检测,则进行阴道镜检查。
□ 21-49岁女性:1年内每6个月进行一次重复宫颈细胞学检测(2次检测),每次检测至少间隔6个月,如果检测结果为阴性则恢复常规宫颈癌筛查,如果任一次检测结果为ASCUS或更高级别病变则进行阴道镜检查。目前,强有力的证据并不支持使用HPV检测对LSIL年轻女性进行分流,因此不推荐21-49岁LSIL女性进行HPV检测。
□ <21岁女性(即使不推荐进行常规宫颈筛查):2年内每12个月进行一次重复宫颈细胞学检测(2次检测);12个月时,如果结果为高级别鳞状上皮内病变则进行阴道镜检查;24个月时,如果结果为阴性则恢复常规宫颈癌筛查,如果结果为ASCUS或更高级别病变则进行阴道镜检查。
(3)AGC(非典型腺上皮细胞)
推荐进行阴道镜检查。当临床指明,也应该对子宫颈管内膜和子宫内膜进行取样活检。
(4)ASC-H(非典型鳞状上皮细胞,不除外高级别鳞状上皮内病变)
推荐进行阴道镜检查。
(5)HSIL(高级别鳞状上皮内病变)
推荐进行阴道镜检查。
(6)鳞状细胞癌、腺癌或其他恶性肿瘤
宫颈细胞学检测不能作为肉眼可见宫颈病变的唯一评估方法。这些患者需要进行活检以得到更加准确的诊断。
(7)不满意样本
如果临床指明,那么应该从宫颈细胞学检测时(并非之前)起3个月后重复宫颈细胞学检测。
8、资格声明
□ <21岁女性不推荐进行常规宫颈癌筛查。
□ 根据2009年12月发布的美国妇产科医师协会(ACOG)实践公报,推荐筛查开始年龄为21岁,不管性活动开始年龄,其一部分原因是基于年轻女性宫颈癌的发病率非常低(15-19岁女性宫颈癌的发病率为1-2/1000,000)。在宫颈细胞学筛查异常年轻女性的随访过程中也要考虑到一些潜在的不利因素(如:焦虑心理和早产的增加)。
□ 重复宫颈细胞学检测应该在初次检测3个月后进行。
□ 为了达到指南最低要求,发现子宫内膜细胞且≥40岁女性应该予以处理或认为是适当的。
□ 依照9-26岁免疫接种女性数据证据,HPV免疫接种是有效的,并且对于New Brunswick省的女性亦可以进行。根据指南要求,进行HPV疫苗接种的女性应该继续进行宫颈细胞学筛查。
□ 这些仅是指南的最低限度。明确的临床表现可能需要进行早期随访/阴道镜检查。
□ 指南每年都需要进行评审,并且按照实际所需对其进行更新。
9、筛查局限性
所有的筛查检测中,宫颈细胞学检测的敏感性并非十分完美,单独的阴性宫颈细胞学检测结果并不能排除宫颈癌前病变或宫颈癌。当宫颈细胞学检测未能发现宫颈所存在的异常则会出现假阴性结果。因为宫颈取样和样本制备的局限性导致异常细胞不能正常收集,从而就会出现假阴性结果;另外,实验室不能正确识别异常宫颈细胞也可以导致假阴性结果。一些研究显示,传统细胞学检测高级别病变的敏感性变化范围较大大(30-87%),而液基细胞学(LBC)虽然确实降低了不满意样本的比率,但是实质上并没有提高其敏感性。
定期进行传统细胞学或液基细胞学的重复筛查可以提高宫颈癌筛查的敏感性,并且对女性提供适当的人生保护(免于宫颈癌)是必要的。实际上,当两种筛查结果综合考虑时,单独宫颈细胞学检测(LBC)的敏感性高于宫颈细胞学检测(LBC)与HPV检测的结合。宫颈细胞学检测在降低宫颈癌发病率方面尤为成功,因为其敏感性促进了该方法的重复使用。
为了帮助克服由假阴性检测结果而产生的可靠性错觉,最重要的是建议女性提供异常阴道出血或排出物病史,包括性交后出血、绝经后出血或非月经期出血。
假阳性筛查检测结果也应该予以关注。鉴于子宫颈变化是一种瞬间变化的过程,筛查所检测到的诸多异常注定需要它们自己来修复并恢复正常。当前的指南旨在减少筛查相关的焦虑和损伤,同时帮助明确临床所观察到的显著宫颈变化。
10、最佳样本收集
为了确保收集到最佳样本,宫颈细胞学检测应该在其他宫颈操作(包括STI检测和宫内节育器的放置)之前进行,那样宫颈细胞学检测所需要的诊断性细胞就不会丢失。其他的一些考虑还包括:
(1)建议患者在检测前24小时之内避免使用避孕膏和凝胶剂、冲洗、阴道内给药及性交;
(2)建议患者避免在月经期间进行宫颈细胞学检测,但是当异常流血时不要推迟。



















共0条评论