[导读] 编译整理:强子
恶性蝾螈瘤
关于恶性蝾螈瘤(malignant Triton tumor),要从恶性外周神经鞘瘤说起。与外周神经相关、或发生于此前良性神经鞘瘤(一般为神经纤维瘤)的恶性肿瘤称为恶性外周神经鞘瘤。恶性外周神经鞘瘤并不常见,在所有肉瘤中所占比例为5-10%。恶性外周神经鞘瘤一般发生于成人的深部软组织,头颈部是该肿瘤的相对常见部位。可以为散发病例,也可以发生于神经纤维瘤病背景下。
组织学上,恶性外周神经鞘瘤一般呈鱼骨样束状表现;所谓鱼骨样指的是极为规则、容易识别的反复Z字型结构。典型情况下,深染的富于细胞区和淡染的细胞稀疏区交替出现,类似胎儿间质,因此又被称为大理石样表现。恶性外周神经鞘瘤细胞非常丰富,且具有细胞核深染、多形性、核分裂增加及坏死等表现。免疫组化方面,神经鞘标记S100和SOX10一般为阳性,但多为局灶着色。CD34表达情况不一,广谱CK及BCL2阴性及极为局灶着色。
图3.(左)恶性外周神经鞘瘤常发生于良性神经鞘瘤(多为神经纤维瘤)背景下;(右)恶性外周神经鞘瘤常呈鱼骨状或明暗交替的束状,形成大理石样表现。
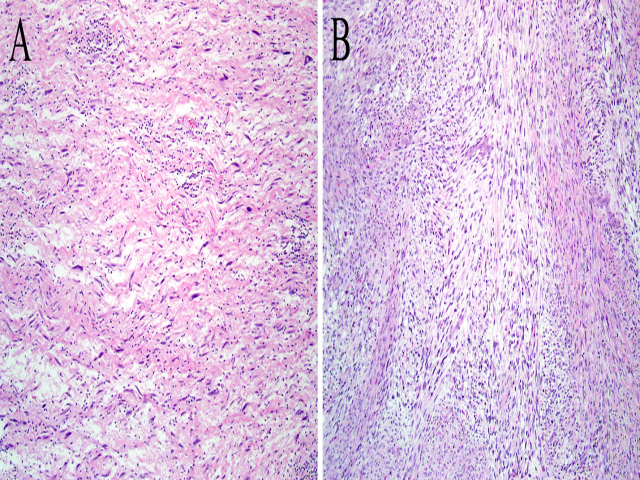
10-15%的恶性外周神经鞘瘤含有异源性成分,最常见为灶性横纹肌母细胞;文献中报道的其他异源性成分还有良性表现的腺体、岛状骨组织或软骨、局灶血管肉瘤。伴横纹肌母细胞分化的恶性外周神经鞘瘤最初是由Masson报道的,他认为这一现象支持该肿瘤来源于运动神经而非感觉神经。因为早期试验在蝾螈中解剖并异位再植坐骨神经后发现与含骨骼肌及骨组织的“多肢”有关,因此他们将伴横纹肌母细胞分化的恶性外周神经鞘瘤戏称为蝾螈瘤。这一现象符合神经嵴细胞有发育分化为Schwann细胞及不同间质组织能力的理论。
恶性蝾螈瘤大部分发生于神经纤维瘤病1型背景下,因此患者一般为年轻人。约三分之一的恶性蝾螈瘤发生于头颈部,但几乎所有解剖部位都可发生。恶性蝾螈瘤中的横纹肌母细胞一般为局灶性,且因为其胞质丰富、嗜酸性,与背景中淡染的施万细胞显著不同,因此低倍镜下一般就很明显。正如所料,这些类似横纹肌肉瘤中表现的瘤细胞免疫组化表达desmin和myogenin/MyoD1。
图4. 恶性蝾螈瘤,胞质嗜酸性的横纹肌母细胞,与背景中淡染的恶性外周神经鞘瘤形成鲜明对比;免疫组化myogenin,横纹肌母细胞呈阳性表达。
恶性蝾螈瘤具有侵袭性,甚至要比普通的恶性外周神经鞘瘤侵袭性更强;但头颈部病例也有“低级别”的报道。已有人提出,发生于鼻腔鼻窦的恶性蝾螈瘤生物学行为相比头颈部其他部位者更为惰性;但这类惰性“恶性蝾螈瘤”中至少有部分实际可能是最近阐述的“低级别鼻腔鼻窦肉瘤、伴神经及肌源性特征”,后者并不表达myogenin/MyoD1。另外简单提一句:所谓“良性蝾螈瘤”很可能是错构瘤。
常规HE切片中,鉴别横纹肌母细胞显著的恶性蝾螈瘤与胚胎性或梭形细胞型横纹肌肉瘤可能较为困难。神经纤维瘤病1型患者发生横纹肌肉瘤的风险升高、且部分横纹肌肉瘤可表达S100,使得问题进一步复杂化。与真正的横纹肌肉瘤相反,恶性蝾螈瘤中的横纹肌母细胞多相对局灶、位于显著施万细胞的背景中,后者免疫组化desmin、myogenin和/或MyoD1完全阴性。如果有预先存在的良性神经鞘瘤,则强烈支持恶性蝾螈瘤的诊断;反之,临床、组织学及免疫组化都最符合胚胎性横纹肌肉瘤的情况下,查见部分S100阳性的细胞也不妨碍胚胎性横纹肌肉瘤的诊断。
嗅神经母细胞瘤
嗅神经母细胞瘤是发生于鼻腔上部及筛窦嗅神经上皮的恶性肿瘤。组织学上,嗅神经母细胞瘤的表现取决于其分级:低级别肿瘤呈分叶状生长,有神经纤维基质成分、Homer-Wright假菊型团,细胞为形态均一的圆形,核浆比高;而高级别肿瘤分叶状结构不那么明显,且无神经纤维基质成分或Homer-Wright假菊型团,代之以显著多形性、核分裂指数高、有坏死,也可有真正的菊型团(Flexner-Wintersteiner菊型团)。免疫组化方面,嗅神经母细胞瘤表达神经内分泌标记Syn、CgA和CD56,S100标记肿瘤细胞巢周边的支持细胞。
典型情况下,与嗅神经母细胞瘤具有相似表现的其他小圆细胞肿瘤很容易排除,如淋巴瘤、恶性黑色素瘤、Ewing肉瘤/原始神经外胚层肿瘤、横纹肌肉瘤,因为嗅神经母细胞瘤典型情况下呈分叶状而不是弥漫生长,且免疫组化不表达CD45、CD99、desmin、myogenin、HMB45。CK一般是阴性的,但也可以局灶阳性;不过EMA总是阴性的。
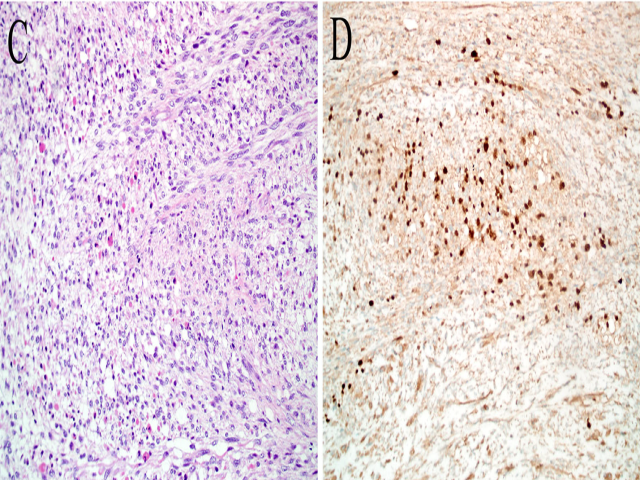
个别情况下,嗅神经母细胞瘤也可出现不常见的分化特点而误导诊断。这类情况最常见为上皮分化。如前所述,嗅母细胞瘤免疫组化可表达CK,不过一般为局灶阳性,极为罕见的情况下可有灶性强阳性、甚至出现腺样结构;不过后者还有争议,因为这类罕见情况可能应归为其他类型肿瘤,如神经内分泌癌。罕见情况下,嗅神经母细胞瘤可出现黑色素分化或横纹肌母细胞分化。不过这一现象的相关报道极少,因此这类异源性分化的发生率及意义还无法确定。
图5. 嗅神经母细胞瘤。(A)本例为典型表现,在鼻腔鼻窦黏膜下呈巢状生长;高倍镜下可见伴大量胞质、细胞核偏位的横纹肌样细胞(插图所示);免疫组化Syn弥漫阳性(B),S100呈细胞巢周围(如支持细胞)着色的表现(C)。肿瘤内有横纹肌样表现的区域免疫组化myogenin阳性,支持为横纹肌母细胞(D)。
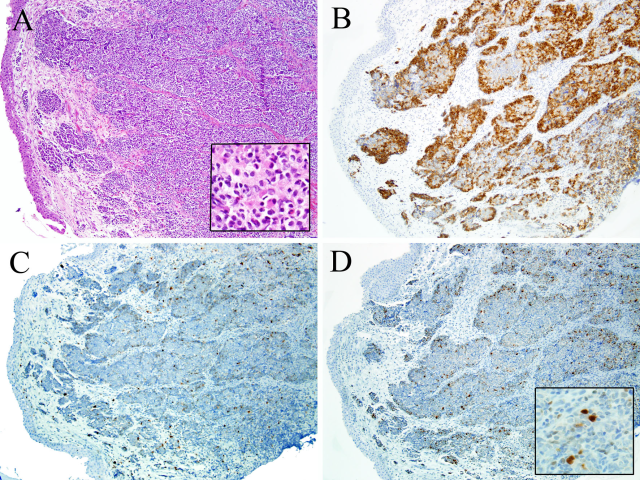
伴横纹肌母细胞分化的嗅神经母细胞瘤一定要注意鉴别横纹肌肉瘤,因为这两种肿瘤均可见于年轻患者的鼻腔鼻窦处。此外,腺泡状横纹肌肉瘤可表达神经内分泌标记CgA和Syn,20-30%的病例还可有CD56的几乎全部阳性。这一鉴别的一个要点是免疫组化检测myogenin:腺泡状横纹肌肉瘤形态学为巢状分布的小圆形细胞,一般myogenin呈弥漫表达,与嗅神经母细胞瘤中的斑片状表达是不同的;此外,即使有斑片状的横纹肌母细胞分化,背景中也会有嗅神经母细胞瘤的典型区域。极为困难的病例中,分子检测证实有t(2;13)或t(1;13)可用于腺泡状横纹肌肉瘤的诊断。嗅神经母细胞瘤无此易位,但细胞遗传学改变更为复杂,如3p缺失,某些报道中称17q的异常高达100%。
——未完待续——
往期回顾:
头颈部非横纹肌肉瘤中的横纹肌母细胞分化(一)
















共0条评论