[导读] 编译整理:强子
乳腺乳头状肿瘤概览(一)
乳腺乳头状肿瘤概览(二)
乳腺乳头状肿瘤概览(三)
乳腺乳头状肿瘤概览(四)
乳腺乳头状肿瘤概览(五)
浸润性乳头状癌
2016年,Rakha等强调,“包裹性乳头状癌和实性乳头状癌到底该归为原位病变、还是浸润性病变,仍是一个问题。尽管根据目前的认识,这类肿瘤为惰性的浸润性癌,应该按照原位病变处理,但将其诊断为原位、还是浸润,在语义和定义上都存在显著差别,对治疗有显著影响”。尽管5年前的世界卫生组织乳腺肿瘤著作中,专家们仍高度谨慎、模棱两可的给出了自己的意见,但最新版本则列出了四种乳头状癌明确为非浸润性:伴导管原位癌的导管内乳头状瘤,乳头状导管原位癌,包裹性乳头状癌,实性乳头状癌(非高级别的)。(高级别的包裹性乳头状癌,在世界卫生组织乳腺肿瘤分类也归为浸润性癌;译者注)。
世界卫生组织乳腺肿瘤分类中强调,伴有“不规则、地图样、七巧板样生长”侵入纤维性间质或纤维脂肪间质特点的任何亚型乳头状癌,都应归为浸润性癌;且这类肿瘤大部分都有经典型(如并无乳头状分支的)导管癌特征(也就是现在的所谓非特殊类型浸润性癌)。这种情况下,具有乳头状结构的浸润性癌罕见病例,归为浸润性乳头状癌。
包裹性乳头状癌、实性乳头状癌中明确诊断为浸润性癌的情况,可能极为困难。目前,除了前述发现“不规则、地图样、七巧板样”病灶外,没有更明确的指导;对于有显著反应性改变的粗针穿刺活检相关改变、伴自发出血或坏死的病例来说,更是一个艰巨的任务。某些类型乳腺乳头状肿瘤中,确定浸润方面存在的困难可能“永无止境”。
评估浸润性癌的范围,则是另一个层面的困难问题,尤其某些特殊情况下。本文详述这方面的具体情况,并提出了解决方案。
(1) 主要为非浸润性乳头状癌的病例两侧发现两处浸润性病灶,可按照较大浸润性病灶的大小来进行分期,或者按照两处浸润性病灶之间的距离(包括非浸润性成分)来进行分期。按照前者分期,更多的是反应肿瘤的真正负荷(除非浸润灶离的非常近,如<5mm;也就是说,如两处浸润性病灶离的非常近、如此处所述<5mm,则应按照两处浸润性病灶之间的距离(包括非浸润性成分)来进行分期)。
小于5mm的标准是由最新版AJCC分期指南中关于乳腺浸润性癌病灶测量的意见推论而来,该指南中特别强调:“如明显离散的肿瘤极为接近(如相互之间的距离不足5mm)、尤其组织学表现相似的情况下,它们很可能就是一个肿瘤、具有复杂的轮廓表现而已,且它们的T分期可能可以根据最大的相加直径来确定”。
(2) 多个浸润性病灶散布在主要为非浸润性乳头状癌的区域,则类似主要为非乳头状导管原位癌的病变中查见多灶浸润性癌。这种情况下,应报告浸润性癌的最大范围、明确为浸润性癌的病灶数量。如果浸润性病灶之间的距离非常近,如小于5mm,则按照前述意见处理。
(3) 实性乳头状癌中细胞外黏液并不少见,不要将其误诊为浸润性癌。肿瘤主体紧邻的周边,存在漂浮于黏液中的癌细胞,则应考虑浸润性癌的诊断。此时应报告整个黏液病灶的范围,而不仅仅是有游离恶性细胞的病变范围。
(4) 非浸润性乳头状癌中,病变中央(及周边)硬化性间质中有肿瘤性腺体的陷入(sclerosing entrapment)时,可类似浸润性癌。1994年,Lefkowitz等曾建议,包裹性乳头状癌中,包膜外≥1cm处存在恶性乳头状细胞簇,应定义为间质浸润。这一浸润的标准明显比较严格,按照这一标准,当然会避免这类病变的过诊断;不过,也可能会因此而导致部分浸润性癌诊断不足。
按照本文原作者意见,这的病例应该综合组织学和免疫组化结果来综合判定!对于乳腺乳头状肿瘤、如包裹性乳头状癌、实性乳头状癌、浸润性乳头状癌来说,硬化性病变中的肌上皮免疫组化可能并不可靠。这种情况下,HE切片中的表现可以推翻免疫组化结果;当然,组织病理学特征的解读存在着固有的主观性,观察者间的意见会有显著不一致。

图13. 乳头状导管原位癌,伴(可疑)浸润性癌病灶。该肿瘤的乳头状导管原位癌部分(图中的左侧部分)表现为形态均一的细胞增生,边缘轮廓光滑;而可疑浸润性癌的部分(图中右侧部分),表现为形态均一的细胞呈更为显著的增生,轮廓有一定的不规则表现(地图样、七巧板样)。
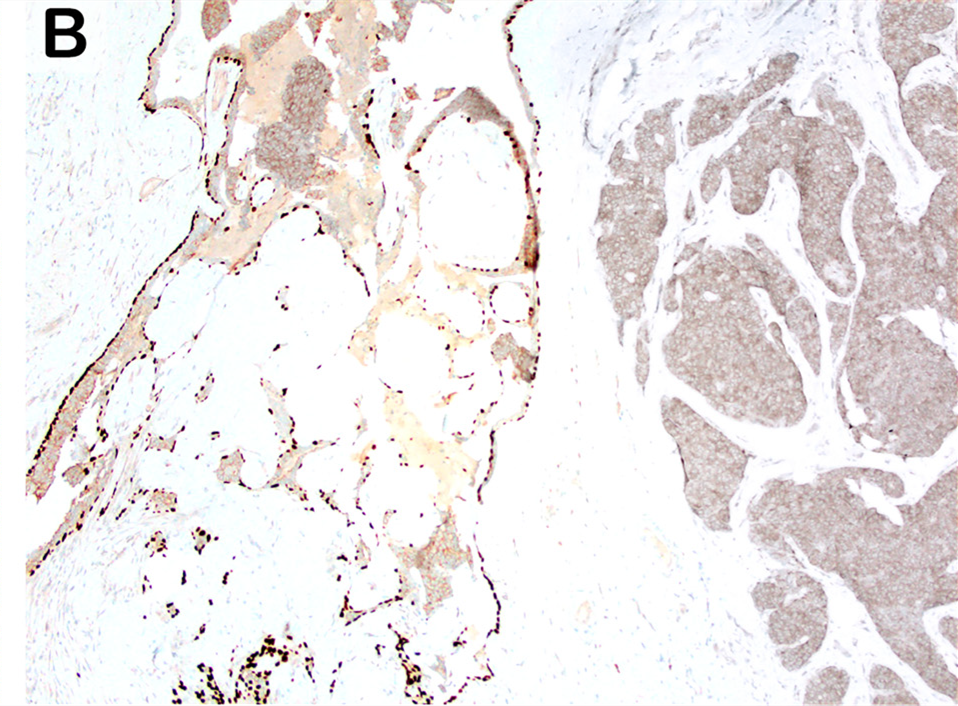
图14. 图13对应的免疫组化p63,证实在乳头状导管原位癌的内部及周边有肌上皮,而形似浸润性癌的区域,病变内及周边肌上皮完全缺失。对于这样的病例,其中乳头状癌部分还可以考虑:实性乳头状癌或包裹性乳头状癌中的硬化性间质内有肿瘤性腺体的陷入。这样的病灶中,是否有浸润性癌,诊断意见会有很大的不一致。具体到本例而言,10名经验丰富的乳腺病理医师阅片,5人认为是浸润性癌,5人认为是非浸润性癌。
未完待续
乳头状乳腺肿瘤:对世卫组织 2019 年标准和分类的持续争议和评论
参考文献
Patel A, Hoda RS, Hoda SA. Papillary Breast Tumors: Continuing Controversies and Commentary on WHO's 2019 Criteria and Classification. Int J Surg Pathol. 2021;10668969211035843.
doi:10.1177/10668969211035843















共0条评论