[导读] 编译整理:强子
宫颈管微腺体增生(endocervical microglandular hyperplasia,MGH)是宫颈管腺体的一种良性增生,但肉眼检查及阴道镜检查中可类似恶性肿瘤,甚至组织学检查也要注意良恶性鉴别。由于这一病变发生率较低,因此临床及病理医师可能对此并不熟悉。近日,法国欧洲乔治蓬皮杜医院(European Georges Pompidou Hospital)妇科医师Montero-Macías等在《J Gynecol Obstet Hum Reprod》杂志报道了一例宫颈管微腺体增生病例的临床、病理表现及诊疗随访过程。为帮助大家更好的了解这一病种,我们将该文要点编译介绍如下。
病例展示
患者21岁女性,因阴道大量分泌物并出血就诊。此前曾有银屑病病史。妇科病史方面,未生育,口服雌-孕激素成分的避孕药;14岁时注射过四价HPV疫苗。
妇科检查,宫颈处可见直径3cm的鲜红质脆肿物,环绕宫颈并呈乳头状凸起。阴道侧壁未见病变累及。宫颈细胞学检查正常,HPV检测阳性。阴道镜检查,醋酸白呈阳性,卢戈氏碘溶液涂布后呈橘黄色。病灶活检,病理报告为宫颈内膜炎基础上的良性旺炽性宫颈管微腺体增生。
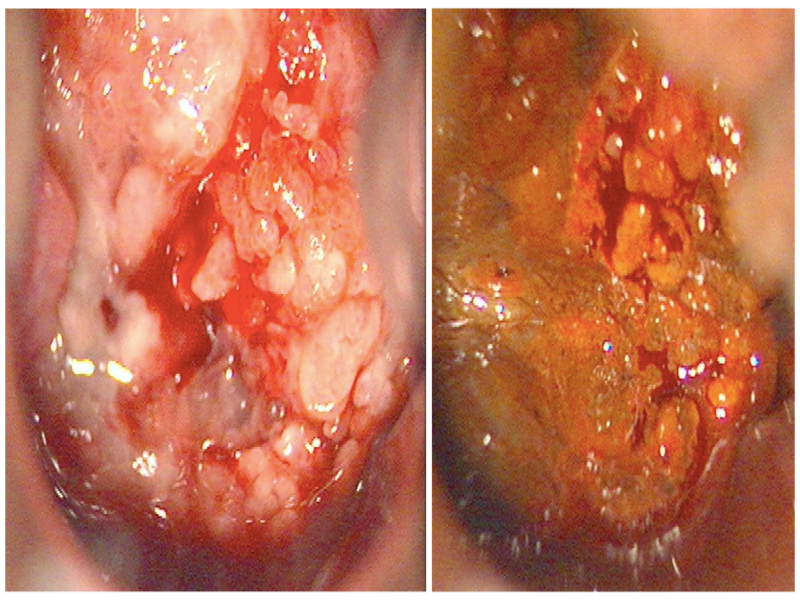
图1. 妇科检查,涂布醋酸(左)及卢戈氏碘(右)后所见。
进一步超声检查,可见病变组织紧贴宫颈管,超声中病灶35*27*14mm,呈混合型表现;周围有大量血管,但病灶内部并无显著血管化。MRI示黏膜肥厚,宫颈处虽未见肿物,但其表现不典型。综合相关资料,鉴于病变并不典型,因此行刮除并送病理检查,病理报告进一步证实为宫颈管微腺体增生,伴亚急性及慢性宫颈炎。
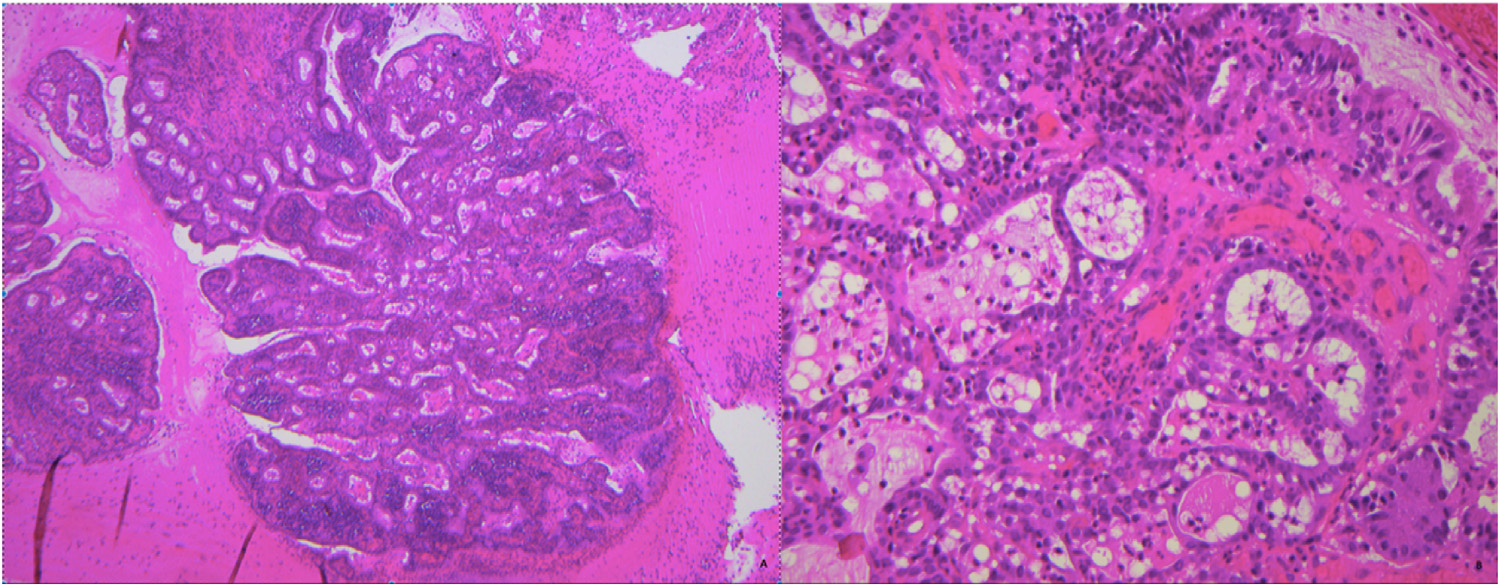
图2. 病变组织所见。
术后6个月随访,阴道镜下所见与前相同,活检后病理检查,诊断仍是宫颈管微腺体增生,无恶性证据,背景为宫颈炎表现。加做免疫组化,p16阴性,p53野生型表达,ER及PR均为弥漫中等程度阳性。妇科医师建议停止口服避孕药;4个月后,病灶完全消退,阴道镜检查及组织病理学检查完全正常。
小结
宫颈锥形切除标本中,微腺体增生的检出率约为15%,但多为偶见。临床一般发生于年轻女性,6%的病例见于绝经后。大体检查,宫颈微腺体增生可表现为糜烂或息肉样,部位表浅或深在均可,可为单发或多发。罕见情况下,宫颈微腺体增生可表现为增生非常显著、且质脆的病灶,如本例所见;此时大体、阴道镜检查均可与恶性肿瘤混淆。另外,微腺体增生的病灶可发生于宫颈,也可见于移行带或宫颈管。
临床及阴道镜下,准确鉴别微腺体增生与其他病变很有意义,因为理论上,微腺体增生可以不必进行活检病理检查及其他进一步处理,而其他需鉴别的病变如尖锐湿疣、腺癌等,则需活检确诊并进一步处理。这种情况下的大体及阴道镜下鉴别本文不再赘述,可具体参阅原文。
病理医师最为关注的组织学层面,微腺体增生最常见为致密排列的腺体结构,细胞为立方状至柱状,细胞核形态温和,常见核下空泡,核分裂缺失或罕见。也可伴有储备细胞增生。间质一般具有急性及慢性炎症细胞。其实组织学层面,微腺体增生主要应鉴别宫颈腺癌,尤其透明细胞癌和伴微腺体结构的子宫内膜样腺癌。免疫组化p16、CK7、CK20均为阴性,p53为野生型表达,Ki-67增殖指数低,很容易排除恶性及癌前病变。
临床上,微腺体增生似乎与内源性激素、妊娠、长期激素治疗或避孕的医源性影响有关。正如本例,其微腺体增生可能与口服避孕药有关,而停止用药后病变完全消退也一定程度上证实了这种相关性。
点击下载原文文献
参考文献
Montero-Macías R, Koual M, Azaïs H, et al. Endocervical microglandular hyperplasia: Colposcopic aspects, physiopathology and differential diagnosis. J Gynecol Obstet Hum Reprod. 2021;50(8):102078.
doi:10.1016/j.jogoh.2021.102078















共0条评论