[导读] 编译整理:强子
CAP文献学习-胰腺实性假乳头状肿瘤(一)
镜下表现
低倍镜下,SPN一般呈异质性,比如有不同程度的实性及假乳头状结构。肿瘤细胞形态相对单一,胞质呈嗜酸性或空泡状,胞质内常有小的玻璃样变小球,PAS及淀粉酶消化后的PAS阳性。实性成分为形态均一的细胞,混有大量毛细血管大小的血管。假乳头状结构是由于这类细胞自毛细血管轴心脱离倾向而导致的。肿瘤细胞的核圆形至卵圆形,常有核沟或核切迹;染色质细腻,但无明显核仁。也可出现怪异的细胞核。核分裂不多见。很少出现血管侵犯及神经周围侵犯。除典型表现外,还可出现出血、假囊性改变、泡沫样组织细胞、胆固醇沉积等。

图1. 胰腺SPN中的不同表现;(A)实性成分,由形态均一的肿瘤细胞、混有大量纤细、毛细血管大小的血管构成;(B)肿瘤细胞有自毛细血管大小血管脱离的倾向,形成假乳头状表现;(C)部分肿瘤细胞中可见小的玻璃样变小球;(D)有时可见泡沫样组织细胞。
除上述典型表现外,也有某些亚型的报道,如嗜酸性、色素性、透明细胞性等。这些亚型诊断可能有难度,尤其细胞学标本或小活检标本中。嗜酸性亚型中肿瘤细胞的胞质丰富、嗜酸性,是因为有大量线粒体所致;形态可类似嗜酸性肿瘤或嗜酸性肾细胞癌。色素性SPN则有黑色素或脂褐素所致的棕色颗粒。透明细胞性SPN中,肿瘤细胞由于胞质内有大量空泡,因此形成透明样表现,其实质可能是线粒体或内质网扩张。虽然有文献称透明细胞可占肿瘤的90%以上,但也有仅见于局灶的情况。

图2. 具有透明细胞成分的SPN。
因为胰腺肿瘤很多可以有或多或少的透明细胞成分,因此透明细胞性SPN、或SPN伴透明细胞成分时病理诊断可能会有难度。伴透明细胞特征的导管腺癌一般鉴别不难,但伴透明细胞特征的腺泡细胞癌、胰腺神经内分泌肿瘤可能会造成诊断困难。此时必须加做包括腺泡细胞标记(胰蛋白酶、糜蛋白酶、bcl10)、神经内分泌标记(CgA、胰腺相关激素)在内的免疫组化进行鉴别。
目前已有SPN伴局灶高级别恶性转化的报道,具体如高级别(未分化)组织学特征(弥漫性生长、广泛坏死、细胞核具有显著异型性、核分裂指数升高)、肉瘤样特征等。这种情况下因为临床更具侵袭性,因此要注意将其识别和诊断出来。也有伴胰腺神经内分泌肿瘤的SPN报道,这种情况可能是碰撞瘤而不是真正的混合性神经内分泌-非神经内分泌肿瘤,后者的两种肿瘤成分应具有克隆上的相关性。
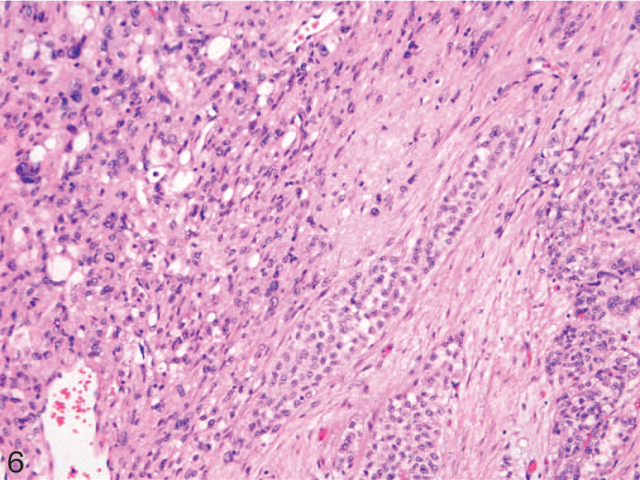
图3. 具有肉瘤样成分的SPN,其中的肉瘤样成分为非典型梭形细胞呈实性增生。该图中央可见残余的经典表现SPN。
免疫组化特征
目前对SPN免疫组化特征方面研究较多,相关数据也比较丰富,但临床用于诊断和预后判断的时候还应注意解读。
90%以上的SPN有CTNNB1基因3号外显子的点突变,而这涉及了Wnt/β-catenin信号通路,进而表现为免疫组化中β-catenin在细胞核/细胞质的表达。不过,另外10%的SPN中β-catenin在细胞核/细胞质表达的原因还不清楚。该突变进而影响信号通路下游,具体如cyclin D1在细胞核过表达。此外SPN还表达CD10、PR、vimentin。还有一个极具特征性的免疫组化指标,即CD99在核旁呈逗点状阳性。E-cadherin异常表达也是SPN的特点之一,目前研究认为根据所用抗体不同会有两种表达方式:如所用为针对胞质的抗体,则可以表现为细胞核阳性;如所用为针对细胞外结构域成分的抗体,则表现为阴性。
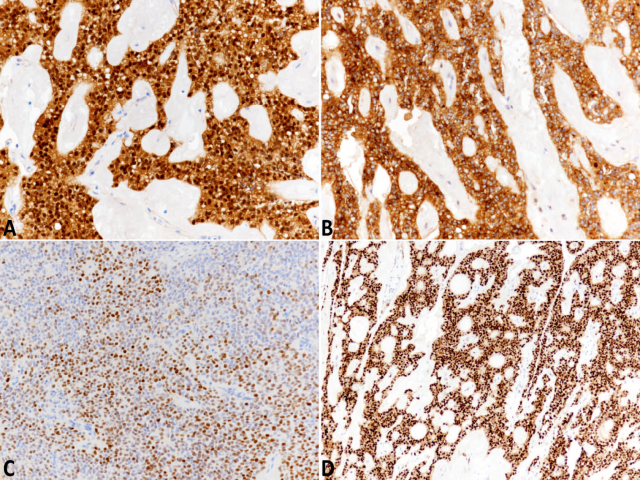
图4. SPN免疫组化,(A)β-catenin呈细胞核/细胞质表达的模式;(B)CD10阳性;细胞核表达PR(C)、cyclin D1(D)。
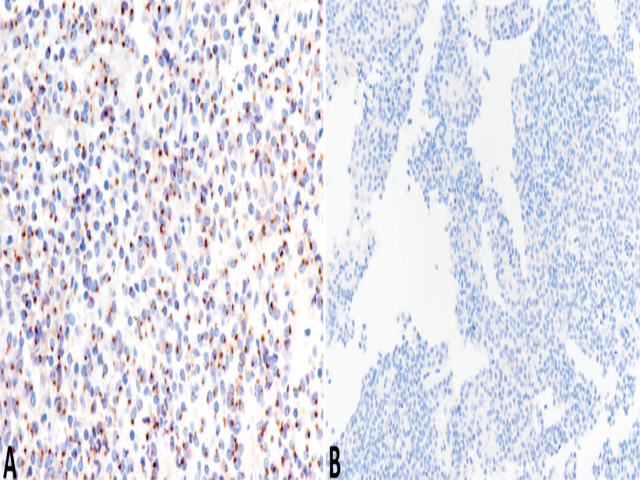
图5. SPN免疫组化中,CD99呈特征性的核旁逗点状阳性(左);如所用E-cadherin抗体为针对细胞外结构域,则结果为阴性(右)。
最近还有部分针对其他抗体的研究,比如谷氨酰胺合成酶、P504s、TFE3、SOX11、LEF1、AR、FUS(fused in sarcoma)、WNT抑制因子-1(WIF-1)、CD138、CD200等均有阳性表达。30-70%的病例可见CK、Syn、CD56阳性,但CgA阴性。高达50%的病例可表达CD117,但未证实有KIT突变。PDX1和其他腺泡细胞标记如胰蛋白酶、Bcl10在SPN为阴性。淀粉酶消化后PAS阳性的细胞内嗜酸性小球会表达α1抗胰蛋白酶、α1抗糜蛋白酶。

图6. SPN免疫组化,一般会表达P504s(左)和TFE3(右)。
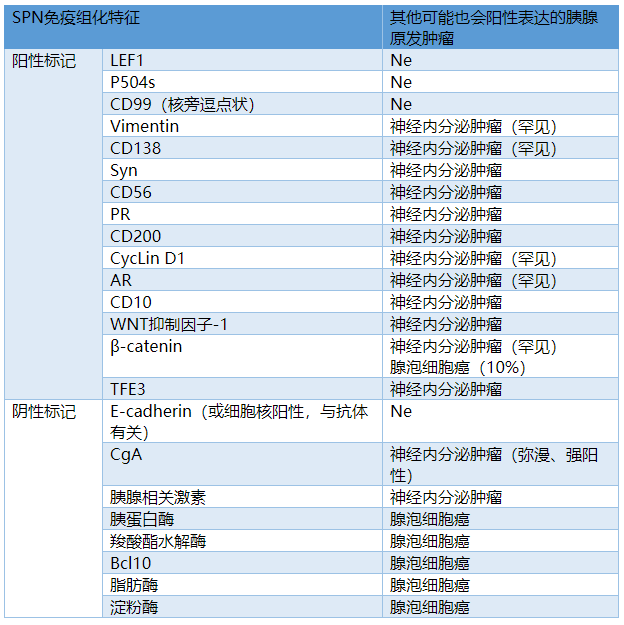
表1. SPN免疫组化概述
Ne:阴性,或未对其他胰腺原发肿瘤进行过大规模研究
上述阴性或阳性指标单一用于诊断的特异性及敏感性并不一致,因此联合应用可以提高免疫组化的价值。表2中所列免疫组化指标可适用于大部分病理实验室。
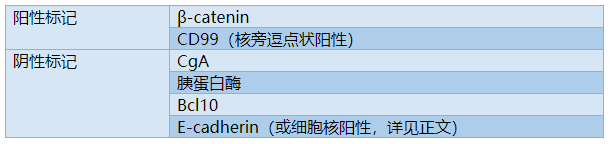
表2. SPN诊断中免疫组化指标建议
Ki-67增殖指数在SPN中的预后意义还不明确。有文献指出Ki-67增殖指数高于5%可视为复发的预测指标,但其预后意义尚无研究;也有文献指出Ki-67增殖指数高于4%与疾病特异性生存有关。总体来说,关于Ki-67增殖指数的意义还需大规模研究,且Ki-67阳性细胞的计数也需标准化。
SPN预后
根据定义,SPN为恶性肿瘤,但该肿瘤即使出现转移,其长期预后也极好:有报道称10年特异性生存率为96%。临床治疗方面,可进行胰腺切除,如果可能的话对转移灶也进行手术切除。
10-15%的SPN会转移到腹膜后、肝脏,淋巴结转移者极为罕见。关于肿瘤复发或预后方面预测指标,目前已有性别、年龄、肿瘤大小、手术切缘情况、有无远处转移、有无神经侵犯、血管侵犯、周围结构的深部浸润、Ki-67增殖指数等方面的研究,但是相关结果并不一致,甚至有些是相互冲突的。不过镜下切缘阳性的部分切除手术和手术切缘阴性相比,二者预后相似。出现未分化特征、或肉瘤样特征的SPN预后较差,因此病理诊断中注意找出这些特点并报告,对于检出侵袭性强的病例极为关键。
点击下载英文文献
参考文献
La Rosa S,Bongiovanni Massimo.Pancreatic Solid Pseudopapillary Neoplasm: Key Pathologic and Genetic Features[J].Archives of pathology & laboratory medicine,2020.
DOI:10.5858/arpa.2019-0473-RA





















共0条评论