[导读] 编译整理:强子
乳腺假体相关的间变大细胞淋巴瘤最佳实用指南(一)
乳腺假体相关的间变大细胞淋巴瘤最佳实用指南(三)
二. 通过积液检查明确诊断
3. 鉴别诊断
有一项未经选择病例的研究中称,乳腺原发淋巴瘤绝大部分是B细胞淋巴瘤,最多见为弥漫大B细胞淋巴瘤、边缘带淋巴瘤;T细胞淋巴瘤的比例约12%,其中最常见为ALK阴性的ALCL。不过,对于假体植入患者来说,ALK阴性ALCL要更为常见。
假体植入时,罕见情况下还可以发生纤维素(fibrin)相关的大B细胞淋巴瘤,这是一种EBV相关的病变,形态学上类似伴慢性炎症表现的弥漫大B细胞淋巴瘤,但其细胞学特征独特。其他伴EBV感染的病变,如结外NK/T细胞淋巴瘤、鼻型,浆母细胞淋巴瘤等均有过报道。
4. 免疫组化
对于BIA-ALCL来说,应进行一组指标的免疫组化检测证实诊断并排除其他可能。与其他ALK阴性的ALCL一样,BIA-ALCL也均一、强阳性表达CD30而不表达ALK,常见细胞毒性分子表达;广谱T细胞标记表达不完全,EMA有程度不等的阳性。从全面考虑的角度,建议也要进行B细胞相关标记(CD20、PAX5、CD138)、HHV-8免疫组化及EBER原位杂交检测。应加做广谱CK标记,以排除低分化癌,尤其此前有乳腺癌病史者。还应注意排除其他低分化肿瘤,如转移性恶性黑色素瘤、血管肉瘤、如果细胞形态保存欠佳,则应进行CD69、CD163免疫组化以帮助排除反应性组织细胞。
可通过流式细胞学检测相关细胞是否表达CD30,且这一结果有助于临床治疗方案的选择;同时还可进行一组T细胞和B细胞抗原分析。不过,这一检测手段需放到二线进行。如果细胞学玻片制备完毕后,剩余标本的量仅够一种检测,则应首选细胞块而不是流式细胞学,因为流式细胞学中并不能常规检测BIA-ALCL诊断及鉴别诊断中的诸多指标。此外,还应注意仔细判读T细胞中CD30的表达,因为这种活化抗原也可表达于反应性T细胞,因此需结合镜下前述形态学表现、散在分布等特征。
表1. BIA-ALCL细胞块及包块切除标本免疫组化指标意义详解
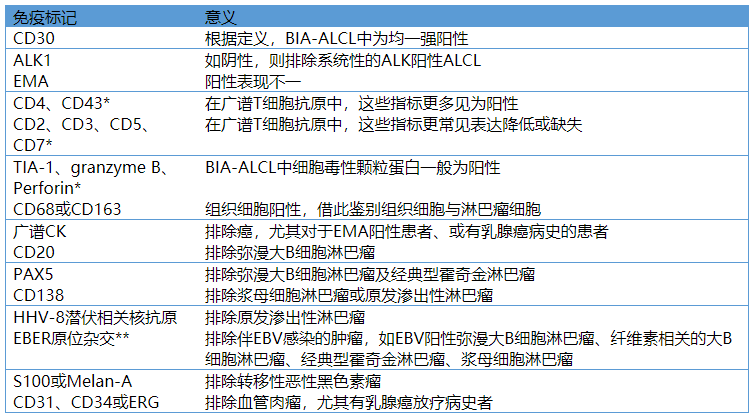
备注:*,是指应最好应至少两种抗体联合判读以证实、并进一步判定T细胞的免疫表型;**,是指最好应和EBV相关蛋白的免疫组化结果进行比较,因为EBV阳性肿瘤可以出现不同的表达方式,具体取决于潜伏的类型。
5. 分子遗传学检测
目前用于BIA-ALCL评估的分子检测主要为PCR检测T细胞受体(T-cell receptor,TCR)基因重排。几乎所有的BIA-ALCL病例均有克隆性TCR重排。如果细胞标本量少的时候,PCR检测是很有价值的。不过,相关结果的解读一定要结合其他临床及病理特征,仅此结果不能得出BIA-ALCL的诊断,因为这一检测存在假阳性和假阴性的情况。非肿瘤性病变的情况下也可以出现克隆性或寡克隆峰值,尤其是T细胞总量比较少的时候。假阴性则主要存在于肿瘤性T细胞数量较低而反应性T细胞数量较多的时候。也可通过二代测序进行这一检测。如需鉴别B细胞淋巴瘤,偶有进行免疫球蛋白基因重排PCR检测的情况。
点击下载英文文献
参考文献
Jaffe ES,Ashar BS,Clemens MW,et al.Best Practices Guideline for the Pathologic Diagnosis of Breast Implant-Associated Anaplastic Large-Cell Lymphoma[J].Journal of clinical oncology :2020,JCO1902778.
DOI:10.1200/JCO.19.02778














共0条评论