[导读] 一个偶然的机会在“中美加宫颈病理学交流群”中听闻一位华人病理学家提及了《Robbins Basic Pathology》这本书,出于对“Basic”的兴趣(想必也是最基础、最基本的知识以及各个器官系统的常见病、多发病),在华夏病理学网下载第9版进行了学习,现将“女性生殖系统”的部分内容编译如下,不当之处恳请批评指正……
▌译者:王巍伟 山东省诸城市妇幼保健院病理科
妊娠相关性疾病以及胎盘病理学改变是影响母亲以及儿童发病率和死亡率的重要因素。这一部分所讨论的疾病数量有限,但对病变形态学的认识有助于对临床疾病的理解。
(一)胎盘炎症及感染(PLACENTAL INFLAMMATIONS AND INFECTIONS)
胎盘可以通过以下两种途径发生感染性疾病:(1)通过产道的上行性感染;(2)血行性感染(经过胎盘)。
目前为止,上行性感染相对比较常见;大多数情况下,其为细菌性感染并且与胎膜的不成熟破裂相关。显微镜下观察,羊膜绒毛膜显示有中性粒细胞浸润,与其水肿、充血相关(急性羊膜绒毛膜炎)。感染超出羊膜绒毛膜范围继续向外延伸,可以累及脐带和胎盘绒毛,引起脐带急性脉管炎(脐带炎)。上行性感染通常由支原体、念珠菌、以及阴道菌群中的诸多细菌引起。
细菌和其他微生物的血行性传播而引起的胎盘感染罕见;组织学检查,胎盘绒毛是最易受累的组织结构(马蹄绒毛组织炎)。梅毒、结核病、李斯特菌病、弓形虫病以及各种病毒(风疹病毒、巨细胞病毒和单纯疱疹病毒)均可引起胎盘马蹄绒毛组织炎。经胎盘所引起的感染能够影响胎儿,并且使所谓的TORCH(弓形虫、其他感染、风疹、巨细胞病毒、疱疹)感染率增加。
(二)异位妊娠(ECTOPIC PREGNANCY)
异位妊娠是指受精卵在子宫外任何部位的着床。多达1%的妊娠是异位性妊娠。异位妊娠病例中,90%以上的着床部位为输卵管(输卵管妊娠);其他着床部位包括卵巢和腹腔。任何阻碍卵子通过输卵管通道的因素均易导致异位妊娠的发生。大约50%的病例输卵管通过缓慢是由输卵管慢性炎症和疤痕所致,子宫内肿瘤以及子宫内膜异位症也可以阻碍卵子的正常通过。另外50%的输卵管妊娠无明显的解剖学原因。卵巢妊娠可能是出于一种罕见情况,即卵泡破裂的同时卵子受精。当受精卵从输卵管伞端掉落并在腹膜着床则可以发生腹腔内妊娠。
| 形态学特征 |
| 所有部位所发生异位妊娠早期发育进展正常,伴有胎盘组织、羊膜囊的形成以及蜕膜改变。输卵管妊娠中,呈侵袭性生长的胎盘最终穿透输卵管壁,导致输卵管内出血(输卵管血肿)、腹腔内出血或两者兼有。输卵管通常肿胀,内充新鲜凝血块(含有一些灰色的胎盘组织和胎儿成分)。组织学诊断依赖于查到胎盘绒毛或胚芽(罕见)。 |
异位妊娠与正常妊娠可能无法区分(两者均会出现停经史以及血浆、尿液中胎盘激素水平升高),直至发生破裂。在胎盘激素的作用下,子宫内膜(约50%病例)同样会发生典型的妊娠性高分泌反应及蜕膜样改变。然而,无促性腺激素水平增高不能排除异位妊娠的诊断,因为异位性胎盘常发生附着不良和组织坏死。异位妊娠破裂可能具有灾难性,出现突发性剧烈腹痛以及急腹症体征,随后通常发生休克。需要立即进行外科手术。
| 异位妊娠 |
● 异位妊娠是指受精卵在子宫体外任何部位的着床。大约1%的妊娠为异位妊娠,最常见的着床部位为输卵管。 ● 伴有瘢痕的慢性输卵管炎是输卵管异位妊娠的主要风险因素。 ● 异位妊娠破裂是一种医学急诊,如果不予处理可能导致大出血乃至死亡。 |
(三)妊娠滋养细胞疾病(GESTATIONAL TROPHOBLASTIC DISEASE)
从组织病理学层面可以将妊娠滋养细胞肿瘤分为形态学相互重叠的三种类型:葡萄胎、侵袭性葡萄胎以及绒毛膜癌。这些疾病呈现了从良性葡萄胎至高度恶性绒毛膜癌这样一个具有不同特性的妊娠滋养细胞疾病范围。所有肿瘤类型均可产生人绒毛膜癌促性腺激素(HCG),在血液和尿液中均可以检测到,较正常妊娠同期水平明显增高。血液或尿液中激素水平的升高或下降除了用于辅助性诊断,同时也可以用于治疗效果的监测。临床医生喜欢使用“妊娠滋养细胞疾病”这一涵盖性术语,因为通过激素水平对治疗反应的判断比病变的病理学分型要重要的多。然而,遗传学、病理学以及这些疾病的自然病史足以进行详细描述。
1、葡萄胎:完全性和部分性(Hydatidiform Mole: Complete and Partial)
典型葡萄胎是一种由肿胀(有时呈囊性扩张)的绒毛膜绒毛组成的疏松肿物,大体呈葡萄样结构。肿胀绒毛被覆正常至高度异型的绒毛膜上皮。葡萄胎具有两种不同的亚型:完全性和部分性。完全性葡萄胎与胚胎不会同时存在并且不含胎儿成分。所有的绒毛膜绒毛均为异常,且绒毛膜上皮细胞均为二倍体(46,XX或罕见的46,XY)。部分性葡萄胎与早期形成的胚胎可以同时存在,因此可以含有胎儿成分;其含有一些正常绒毛膜绒毛,且几乎均为三倍体(例如:69,XXY)(表18-4)。这两种葡萄胎类型均为异常受精所致。完全性葡萄胎中,整个基因组由两个精子提供(或二倍体精子),产生的二倍体细胞仅含有父源性染色体;而部分性葡萄胎中,正常卵子与两个精子结合受精(或二倍体精子),产生父源性基因占优势的三倍体核型。
表18-4
| 完全性和部分性葡萄胎特征 |
| 特征 | 完全性葡萄胎 | 部分性葡萄胎 |
| 核型 | 46,XX(46,XY) | 三倍体(69,XXY) |
| 绒毛水肿 | 所有绒毛 | 一些绒毛 |
| 滋养层细胞增生 | 弥漫性;绒毛周围 | 局灶性;轻度 |
| 血清HCG | 升高 | 较少升高 |
| 组织HCG | ++++ | + |
| 发生绒毛膜癌风险 | 2% | 罕见 |
HCG:人绒毛膜促性腺激素。
在美国和其他一些西方国家,完全性葡萄胎的发病率约为1-1.5/2000。亚洲国家发病率较高,原因尚不清楚。葡萄胎最常发生于20岁之前和40岁之后女性,有葡萄胎病史女性随后的妊娠为葡萄胎性疾病的风险增加。虽然之前葡萄胎性疾病是在妊娠12-14周进行孕期检查时“同期偏大(too large for dates)”而被发现,但是早期超声妊娠监测可以缩短发现时的妊娠周期。完全性葡萄胎和部分性葡萄胎均典型表现为母体血HCG水平升高和无胎心。
| 形态学特征 |
| 发生葡萄胎时,早期子宫体可以为正常大小,但是较晚期一些病例子宫腔内充满易碎、由薄壁、半透明状结构组成的松散肿物(图1)。胎儿成分在完全性葡萄胎中罕见,但常见于部分性葡萄胎。镜下观察,完全性葡萄胎表现为绒毛膜绒毛水肿膨胀、血管稀少,间质疏松、黏液、水肿样。绒毛膜上皮(合体滋养层细胞和细胞滋养层细胞)几乎总是显示一定程度的增生(图2)。密切监测HCG水平可以代替组织学分级来预测葡萄胎的临床预后。部分性葡萄胎,绒毛水肿仅累及一部分绒毛,滋养层细胞为局灶性、轻度增生。部分性葡萄胎绒毛具有特征性不规则、贝壳样边缘。大多数部分性葡萄胎病例中存在一些胚胎细胞,可以为胎盘绒毛中的胎儿红细胞,罕见情况下可见完全成型的胎儿。 |

图1 完全性葡萄胎,由众多水肿绒毛组成。
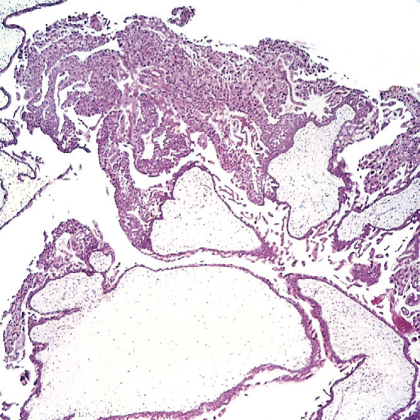
图2 完全性葡萄胎。这张镜下图像中,扩张水肿的绒毛(下方)和增生的绒毛膜上皮(上方)显而易见。
总体来看,80%-90%的葡萄胎经刮除术后不再复发;10%的完全性葡萄胎为浸润性。不足2%-3%的葡萄胎会进展为绒毛膜癌。
2、侵袭性葡萄胎(Invasive Mole)
侵袭性葡萄胎为完全性葡萄胎,其更具有局部侵袭能力,但无绒毛膜癌侵袭性转移潜能。侵袭性葡萄胎保持绒毛水肿,侵入深部子宫肌层,可能会引起子宫破裂,甚至有些时候会发生危及生命的出血。显微镜下观察,绒毛上皮细胞显示有异型性改变,细胞滋养层细胞和合体滋养层细胞均有增生。
这种病变具有显著的侵袭性,虽然予以清除在技术方面存在一定困难,但不会发生转移。水肿的绒毛可能栓塞远处器官(例如:肺、脑),但是这些栓子并不是真正的转移瘤成分,并且实际上可以自发性退变。由于存在较深的子宫肌层浸润,因此侵袭性葡萄胎很难通过刮宫术将其完全清除,如果血清β-hCG水平仍然升高,那么就需要进行进一步治疗。幸运的是,大多数病例可以通过化疗治愈。
3、妊娠性绒毛膜癌(Gestational Choriocarcinoma)
绒毛膜癌是一种极具侵袭性的恶性肿瘤,起源于妊娠绒毛膜上皮或生殖腺内的全能干细胞(少见,是一种生殖细胞肿瘤)。这些肿瘤在西方国家罕见,其在美国的发病率为1/30000;但是在亚洲和非洲国家相对常见,发病率可达1/2000。约50%的绒毛膜癌起源于完全性葡萄胎,约25%发生于流产后,剩余部分发生于正常妊娠分娩之后。换句话说,妊娠越不正常,发展为妊娠性绒毛膜癌的风险越大。大多数绒毛膜癌患者表现为血性、棕褐色分泌物,同时伴有血液和尿液中β-hCG水平的升高,无明显子宫体增大,这一表现可能怀疑为葡萄胎。一般来讲,该肿瘤β-hCG水平显著高于葡萄胎。
| 形态学特征 |
| 绒毛膜癌通常表现为出血性、坏死性子宫肿物。有时候坏死非常广泛以至于只剩下一小部分存活的肿瘤组织。确实是这样,原发性病变可以“自我毁灭”而仅存转移性肿瘤。较早期,肿瘤自身慢慢进入子宫肌层和血管。与葡萄胎和侵袭性葡萄胎相比,该肿瘤无绒毛膜绒毛形成,反而由间变性、立方形细胞滋养层细胞和合体滋养层细胞组成(图3)。 |
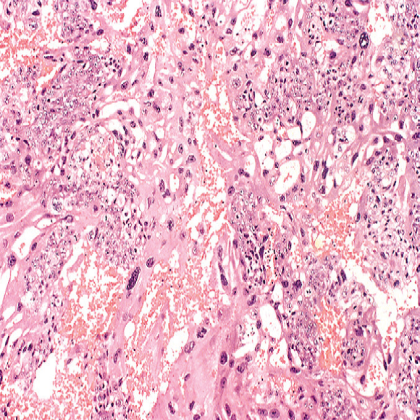
图3 绒毛膜癌。这一区域含有肿瘤性细胞滋养层细胞和多核合体滋养层细胞。(Courtesy of Dr. David R. Genest, Brigham and Women’s Hospital, Boston, Massachusetts.)
大多数绒毛膜癌发现时通常已经发生了广泛的血管转移,所累及组织器官包括肺(50%)、阴道(30%-40%)、脑、肝以及肾脏。淋巴管浸润罕见。
虽然胎盘绒毛膜癌极具侵袭性,但是这些肿瘤对化疗非常敏感。几乎100%受累患者均可治愈,即使是那些有远处部位转移的患者(例如:肺转移)。与之相反,起源于生殖腺(卵巢或睾丸)的绒毛膜癌对化疗的反应相对较差。这种显著的预后差异可能与胎盘绒毛膜癌含有父源性抗原(而生殖腺起源绒毛膜癌缺乏)相关。可以想象,母体对于外来抗原(父源性)的免疫反应以化疗助手的方式帮助患者清除肿瘤。
4、胎盘部位滋养细胞肿瘤(Placental Site Trophoblastic Tumor)
胎盘部位滋养细胞肿瘤起源于胎盘部位或中间滋养层细胞。这些罕见的二倍体肿瘤(核型一般为XX)通常发生于妊娠后数月。由于中间滋养层细胞不会产生大量hCG,所以hCG浓度仅轻微升高。更加典型的特征是这些肿瘤可以产生人类胎盘催乳激素。临床过程呈典型的惰性,如果肿瘤局限于子宫内膜-肌层,一般情况下预后良好。但是值得注意的是,胎盘部位滋养细胞肿瘤对化疗并不敏感(与其他滋养细胞肿瘤相比),当发生子宫外的转移时预后不好。
| 妊娠滋养细胞疾病 |
● 葡萄胎性疾病是由孕期父源性染色体异常所致。 ● 部分性葡萄胎为三倍体,含有两组父源性染色体。常伴有胎儿成分。持续性疾病的发病率较低。 ● 完全性葡萄胎为二倍体,所有染色体均为父源性。无胚胎或胎儿成分。 ● 10%-15%完全性葡萄胎与持续性疾病相关,通常以侵袭性葡萄胎形式存在。仅有2%的完全性葡萄胎会进展为绒毛膜癌。 ● 妊娠性绒毛膜癌是一种具有高度侵袭性和经常发生转移的肿瘤,与卵巢绒毛膜癌相比,其对化疗敏感并且大多数病例可以治愈。 ● 胎盘部位滋养细胞肿瘤是一种惰性、通常为早期的中间滋养层细胞肿瘤,其可以产生人类胎盘催乳激素,对化疗不敏感。 |
(四)先兆子痫/子痫,妊娠期毒血症(PREECLAMPSIA/ECLAMPSIA,TOXEMIA OF PREGNANCY)
妊娠末期出现高血压、蛋白尿和水肿称之为“先兆子痫”。这种综合征发生于5%-10%妊娠女性,特别是年龄大于35岁、第一次妊娠的女性。那些受其影响严重的患者可以发生癫痫,那么这一症状复合体就称之为“子痫”。由于长期存在的惯例,先兆子痫和子痫有时仍然称之为“妊娠期毒血症”。然而,血液中从来没有发现任何毒素,这一历史所认可的命名是不恰当的。对先兆子痫的认识和早期治疗使得当前子痫(特别是致命性子痫)较为罕见。
引发这些综合征的确切促发事件尚不清楚,但是所有病例所隐含的一种常见特征就是子宫胎盘血管床螺旋动脉重塑不充分导致流向胎盘的母体血供应不足。正常妊娠时,滋养层细胞浸润螺旋动脉肌弹性组织管壁,使它们扩张为较宽的血管腔隙。先兆子痫和子痫,这种血管重塑受损,肌弹性组织管壁保持不变,使得管腔仍然很狭窄。子宫胎盘血流的减少似乎导致了胎盘缺氧、胎盘功能障碍以及向系统性抗血管形成状态的转变。具体来讲,循环中抗血管形成因子(例如:sFlt1和sEng)水平升高以及血管形成因子(例如:VEGF和PIGF)水平降低均较显著。据猜测,这些紊乱可以导致内皮细胞功能失调、血管高反应性以及终末器官的微小血管病变。虽然先兆子痫的确切原因有待进一步明确,但是一些严重的结果与其相关:
● 胎盘梗死(慢性灌注不足引起)
● 高血压:由于血管内皮细胞所产生的血管扩张剂前列环素(例如:前列腺素I2)和前列腺素E2减少以及血管收缩剂血栓素A2增加。
● 高凝状态:由于血管内皮细胞功能失调以及胎盘组织因子的释放。
● 终末器官衰竭:最显著就是肾脏和肝脏,发生于完全性子痫患者。约10%严重先兆子痫患者发展为所谓的“HELLP综合征”,特征为溶血、肝酶升高及血小板降低。
| 形态学特征 |
先兆子痫和子痫的形态学变化不定,在一定程度上与疾病的严重程度相关。胎盘异常情况包括: ● 梗塞:也可以是正常妊娠的一个特征,但是严重的先兆子痫或子痫更多见。 ● 胎盘后出血 ● 胎盘绒毛早期成熟与绒毛水肿、局部缺血以及合体性上皮结节产生增加相关。 ● 纤维素样坏死和局部蜕膜血管中富含脂质巨噬细胞的聚集(急性动脉粥样硬化)。 |
临床特征
先兆子痫隐匿性存在于妊娠24-25周,伴有水肿、蛋白尿以及血压升高。这种状态可以进展为子痫,表现为肾功能受损、血压持续升高、并且可能发生抽搐。这一过程中,需早期及时治疗终止相关器官病理改变,分娩或剖宫产后所有异常均会迅速消失。
| 先兆子痫/子痫 |
● 先兆子痫是由于母体和胎盘血流异常,导致胎盘局部缺血、梗死以及异常产生血管舒张剂。 ● 先兆子痫的特征是妊娠中期、晚期出现水肿、蛋白尿以及高血压。 ● 子痫的特征是发生癫痫。当其伴有多器官损伤时可以致命。 |
参考文献:
Vinay Kumar, Abul K. Abbas, Jon C. Aster. Robbins Basic Pathology(第9版),681-685.
推荐阅读:
连载 | (一)外阴和阴道肿瘤及非肿瘤性病变
连载 | (二)子宫颈肿瘤及非肿瘤性病变
连载 | (三)子宫体肿瘤及非肿瘤性病变
连载 | (四)输卵管和卵巢肿瘤及非肿瘤性病变
















共0条评论