[导读] 作者:游乐园
患者男性,44岁,因无明显诱因发热20天,胸部CT发现右肺下叶占位性病变入院。入院后查体:胸廓对称、无畸形,胸骨无叩痛,呼吸运动正常,无胸膜摩擦音及干湿啰音。无咳嗽咳痰、痰中带血、潮热盗汗、畏寒、胸闷胸痛、气促、呼吸困难。5年前确诊艾滋病病毒(HIV)感染,未进行高效抗反转录病毒治疗(HAART)。胸部CT发现右肺下叶占位性病变,最大径约4cm,行CT引导下经皮肺穿刺活检。
病理检查 巨检:(右肺组织)灰白色组织一条,长约1.5cm,直径约0.1cm。镜检:异型性明显的肿瘤细胞呈簇状分布,细胞中等偏大,细胞核染色质增粗,核仁明显,核分裂象易见,胞质丰富淡染,肿瘤细胞围绕并侵犯血管壁,可见广泛梗死样坏死,背景见较多小淋巴细胞、浆细胞及组织细胞浸润,考虑反应性增生,未见朗格汉斯巨细胞构成的肉芽肿及干酪样坏死。免疫组化:肿瘤细胞CD20、CD79α、EBER(+),其中EBER阳性的不典型大细胞阳性数>50个/HPF,Ki67阳性指数约30%,背景T淋巴细胞CD3(+)及组织细胞CD68(+),余CD30、CD15、CD56、CK均(-),TB-PCR(-),抗酸染色(-)。
病理诊断:(右肺组织)淋巴瘤样肉芽肿病,3级。
患者确诊后行R-CHOP方案化疗,同时进行HAART,随访20个月,目前状态良好,复查未见新发病灶。
讨论 肺淋巴瘤样肉芽肿病(lymphomatoid granulomatosis, LYG)是一种罕见的Epstein-Barr病毒(EBV)相关的血管中心性淋巴组织增生和血管炎性浸润引起的结外B细胞淋巴组织增生性疾病。通常表现为双侧肺部结节性病变,也可累及胃肠道、皮肤、肝脏、心脏、中枢神经系统,骨髓及淋巴结受累极为罕见。好发于40-60岁的成年人,男性占优势(男女之比>2:1)。该病病因不明,通常与免疫功能障碍或系统性疾病相关,如胆汁性肝硬化、结节病、器官移植、溃疡性结肠炎、淋巴造血系统疾病、干燥综合征、HIV感染、类风湿关节炎等[1]。EBV是一种双链DNAγ-1疱疹病毒,包括EBV-1和EBV-2两个亚型,可以在超过90%的人群中检测到,大多数人初次感染后处于慢性感染状态,EBV可导致T细胞大量减少以及功能缺陷,使机体处于免疫失调状态,不能完全清除病毒,部分受EBV感染的B细胞逃避宿主的免疫监视,进而克隆增殖,故EBV的长潜伏期和再次激活可导致淋巴组织增生性病变[2-3]。与EBV相关的恶性肿瘤经常在感染HIV的患者中发现,HIV可能作为一个关键的微环境因素与EBV感染、免疫监视功能受损、遗传改变、慢性B细胞活化等不同因素相互作用,从而促进淋巴瘤的发生[4]。本文患者有免疫功能缺陷,5年前感染了HIV,且一直未进行HAART,属于易感人群。临床表现缺乏特异性,多表现为呼吸系统相关症状,包括发烧、咳嗽咳痰、呼吸困难、胸闷胸痛,少数患者最初在肺部可能没有症状,仅通过体检发现。实验室血清学检测EBV通常呈阳性,低病毒载量,表明之前接触过EBV,但不足以明确诊断以及识别出患者明显的免疫缺陷状态。影像学多表现为双侧肺中叶和下叶的多个大小不等的结节,界限清晰,多沿支气管血管束或小叶间隔分布,无法与肺癌、肺结核、结节病、韦格纳肉芽肿、淋巴瘤、机化性肺炎进行鉴别。由于LYG在临床症状及影像学上可模拟许多常见的病变,且该疾病可在数月至数年内出现缓解和复发,这可能会导致诊断的延迟,故当患者对经验性治疗反应不佳时,临床医生应及时进行病理组织活检以明确诊断。
LYG的组织学特征以数量不等的EBV阳性的非典型B细胞为主,多态性炎症背景混杂有反应性增生的组织细胞、浆细胞、小淋巴细胞,中性粒细胞及嗜酸性粒细胞少见。EBV产物可以促进细胞生长和抑制细胞凋亡,导致大量炎细胞在血管周围浸润,随后造成损伤和组织破坏,故中小血管常见不同程度的梗死样坏死,形成淋巴细胞性血管炎,但无真正的朗罕巨细胞构成的肉芽肿及干酪样坏死。组织学分级基于EBV阳性非典型B细胞的数量相对于背景小淋巴细胞的比例,1级(低级别)只有少数EBV阳性非典型B淋巴细胞,
LYG目前尚无标准的治疗方案,但明确的组织学分级及患者的免疫抑制状态可为临床提供诊疗依据,低级别LYG以多克隆为主,通常是免疫依赖性的,可使用糖皮质激素、干扰素α等进行治疗或等待观察。高级别LYG是单克隆的,因为它与弥漫大B细胞淋巴瘤具有相似的临床表现和治疗方案,通常被视为弥漫大B细胞淋巴瘤的变异型,需要进行联合免疫化疗,对联合化疗无反应的患者可行自体干细胞移植。有研究显示高级别LYG患者接受利妥昔单抗、泼尼松、依托泊苷、长春新碱、环磷酰胺和阿霉素联合化疗免疫治疗,完全缓解(CR)率为66%,无进展生存期(PFS)为40%,中位随访时间为28个月[8],LYG通常与预后不佳有关,它可以导致呼吸衰竭,这是最常见的死亡原因。我们的患者既往感染了HIV-1,HIV-1和HIV-2之间的重要差异已有报道,尽管这两种病毒的传播方式相似,感染HIV-1或HIV-2的最初症状也是相似的,但与HIV-2相比,HIV-1的临床过程更活跃,CD4淋巴细胞计数下降的速度以及艾滋病的发展要快得多,HIV-1发展为显性艾滋病的速度可能是HIV-2的10倍。我们的患者最初被诊断为HIV,并未进行任何治疗,直至被确诊为LYG时,经过积极的HAART,提高CD4计数,抑制HIC与EBV复制,降低免疫抑制程度,显著减少炎症,后进行R-CHOP方案进行治疗,现已随访20个月,患者状况良好,持续规律抗HIV治疗,未发现新病灶。由于LYG的罕见性和HIV感染者的病例数量有限,目前尚不清楚HIV感染者的症状是否与未感染HIV的人不同。同样,由于涉及HIV感染者的病例数较少,自20世纪90年代中期广泛使用HIV抗逆转录病毒治疗以来,LYG的发病率或临床表现是否发生了变化尚不清楚。但不可否认的是,LYG的临床病程是多变的,随着时间的推移,在最初的症状改善后,疾病可能会再次复发。
参考文献
[1] Arber DA, Orazi A, Hasserjian R,et al. The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia[J]. Blood. 2016 May 19;127(20):2391-405.
[2] Adams M.J, Lefkowitz E.J, King A M,et al. 50 years of the International Committee on Taxonomy of Viruses: Progress and prospects[J]. Arch. Virol. 2017,62(5):1441–1446.
[3]Chen X, Kost J, Sulovari A, et al. A virome-wide clonal integration analysis platform for discovering cancer viral etiology[J]. Genome Res. 2019,29(5):819–830.
[4] Shahab R,Marie T,Sayf Al-K,et al. Lymphomatoid Granulomatosis in a Patient with Chronic Lymphocytic Leukemia and Rapidly Progressing Peribronchovascular Pulmonary Infiltrates[J]. Case Rep Pulmonol.2019, 2019:1–5. doi: 10.1155/2019/9870494.
[5] Arber DA, Orazi A, Hasserjian R,et.al. The 2016 revision to the World Health Organization classification of myeloid neoplasms and acute leukemia[J]. Blood. 2016 May 19;127(20):2391-405.
[6] Al Hamed R, Bazarbachi AH, Mohty M. Epstein-Barr virus-related post-transplant lymphoproliferative disease (EBV-PTLD) in the setting of allogeneic stem cell transplantation: a comprehensive review from pathogenesis to forthcoming treatment modalities[J]. Bone Marrow Transplant. 2020 Jan;55(1):25-39.
[7]中华医学会风湿病学分会.韦格纳肉芽肿病诊断和治疗指南[J].中华风湿病学杂志,2011,15(3),194-196.
[8]Ruben Fernandez-Alvarez, ME Gonzalez, Almudena Fernandez, et al. Lymphomatoid Granulomatosis of Central Nervous System and Lung Driven by Epstein Barr Virus Proliferation: Successful Treatment with Rituximab-Containing Chemotherapy[J]. Mediterr J Hematol Infect Dis. 2014,16(1): e2014017.

图1.肿瘤细胞呈簇状分布

图2.肿瘤细胞呈多形性

图3.大片坏死

图4.肿瘤细胞CD20(+)

图5.背景反应性T淋巴细胞CD3(+)
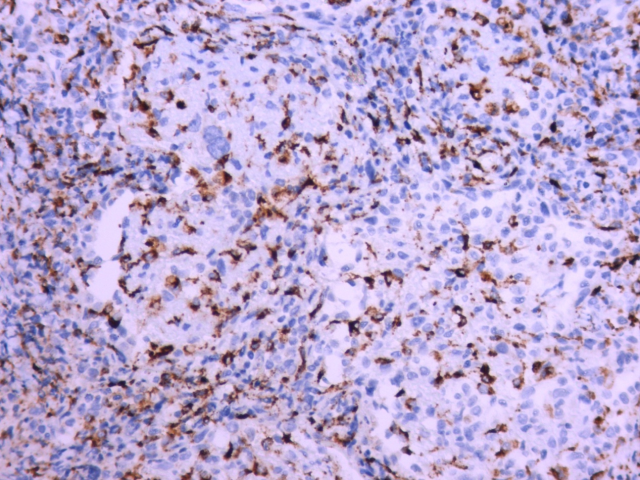
图6.背景反应性组织细胞CD68(+)

图7.肿瘤细胞EBER(+)

图8.Ki-67增殖指数约30%





















共0条评论