[导读] 编译整理:魏建国,王强
鉴别诊断及图例赏析
5.糖原化鳞状细胞癌
本文不对头颈部黏膜鳞状细胞癌进行详细讨论。鳞状细胞癌胞质内有大量糖原的时候,因形态与本系列文章所述其他癌有重叠,可能会造成诊断困难。黏膜鳞状细胞癌中仅偶见透明细胞改变,但皮肤鳞状细胞癌中常见这一特点。不过,由于淋巴引流的特点,所以头颈部皮肤鳞状细胞癌可转移至腮腺内淋巴结或腮腺周围淋巴结,且会类似涎腺原发的癌。就整个头颈部的皮肤来说,面颊、耳廓、颞部和前额原发的癌转移至腮腺及相关淋巴结的几率最高。
富于透明细胞的鳞状细胞癌可能至少局灶会有鳞状分化的组织学特征,如胞质角化、角化珠、显著细胞间桥。偶见透明的胞质取代细胞核、导致细胞类似脂肪细胞,或表现为多个空泡而类似皮脂腺细胞。有浸润性生长、多形性、核分裂等恶性特征。
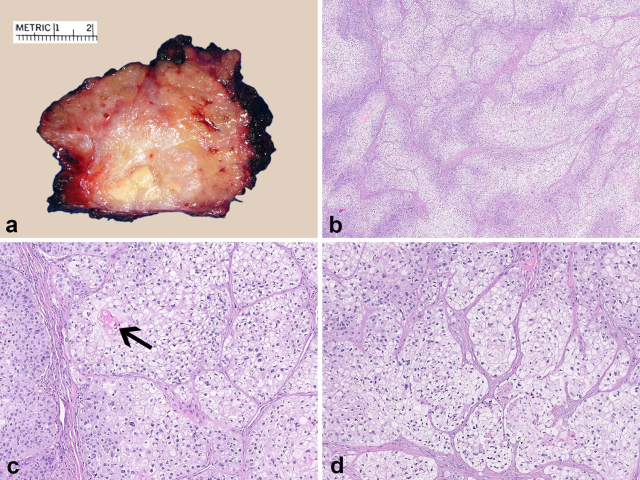
图9.(A)转移性鳞状细胞癌,累及腮腺,大体具有浸润性特征,切面为实性、白色,与背景中腮腺实质的分叶状、橘黄色不同。(B)皮肤来源的转移癌,本例为胞质透明至嗜双色性的细胞呈大小不一的巢状,其间有纤维束分隔。(C)部分区域的细胞巢还有鳞状分化的证据,本图中为致密嗜酸性的角化。(D)肿瘤细胞胞质内有大量糖原,细胞核深染,呈皱缩表现。
鳞状细胞癌转移至涎腺时,形态学和免疫组化方面都可能类似玻璃样变的透明细胞癌。不过,玻璃样变的透明细胞癌一般组织学为低级别,间质纤维束更为丰富,且并无紫外线标签,具有EWSR1::ATF1重排。罕见的腮腺内鳞状细胞癌时,根据紫外线标签和组织学无法确定病变来源,原发灶可能是未能诊断出来的黏膜部位;这类患者的预后要比皮肤鳞状细胞癌转移至腮腺者更差。
6.甲状旁腺水样透明细胞腺瘤
甲状旁腺腺瘤占原发性甲状旁腺功能亢进的80%以上。甲状旁腺腺瘤最常见为主细胞、混有嗜酸性细胞和透明细胞构成,但罕见病例中完全为透明细胞构成,称之为水样透明细胞腺瘤。有研究提出,水样透明细胞腺瘤女性更为多见(男女之比1:6),肿瘤更大,生化出现甲状旁腺功能亢进的几率更低。甲状旁腺腺瘤可见于正常位置的腺体、异位腺体(包括甲状腺内)、额外(supernumerary)甲状旁腺;透明细胞为主的病变可见于单个腺体、两个腺体、或多个腺体,因此应注意到底是多个腺体的水样透明细胞甲状旁腺腺瘤、还是水样透明细胞增生。分子研究结果表明,甲状旁腺多腺体病变是多腺体腺瘤而不是增生;但这种罕见的多腺体水样透明细胞增生的具体性质还不确定。
甲状旁腺的水样透明细胞腺瘤为透明细胞构成的巢状、条索状或片状,细胞分界清晰,胞质丰富,透明或空泡状。细胞核一般位于细胞基底侧,可小而深染、至中等大小,核仁不明显。间质有纤细血管网分隔细胞巢,间质脂肪成分极少或缺失。病变周边可有一圈或正常、或受压、或萎缩而由主细胞混有脂肪构成的甲状旁腺组织,提示病变中的透明细胞为肿瘤性。
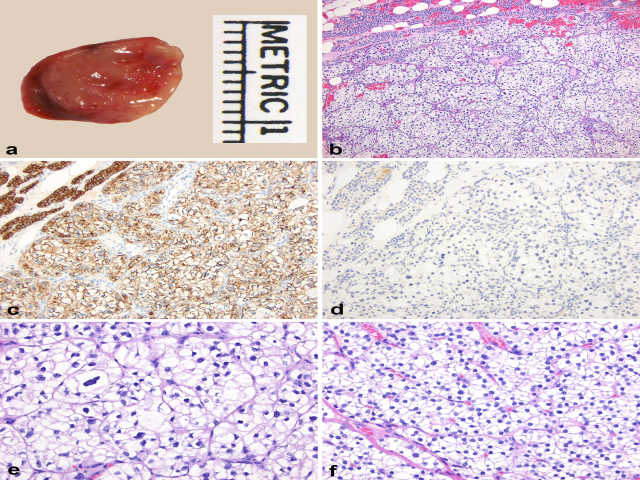
图10.(A)本例水样透明细胞甲状旁腺腺瘤大体为淡褐色至红色,周边有薄薄的一圈红色组织、为非肿瘤性的甲状旁腺实质。(B)肿瘤细胞呈巢状生长,伴纤细的纤维血管间隔,无脂肪组织;图中左上方为背景中混有脂肪组织的正常甲状旁腺实质。腺瘤细胞和非肿瘤的细胞均表达甲状旁腺激素(C)而不表达单克隆PAX8(D)。水样透明细胞甲状旁腺腺瘤胞质丰富、透明,细胞核可从较大、皱缩(是随机的内分泌性非典型)(E)至小圆形、规则(F)均可。
水样透明细胞甲状旁腺腺瘤的鉴别诊断要注意转移性透明细胞性肾细胞癌、透明细胞性甲状腺肿瘤、甲状腺髓样癌,病变与甲状腺紧密相邻、甚至位于甲状腺内时,后两者尤其重要。
7.转移性透明细胞肾细胞癌
肾细胞癌偶见转移至头颈部,男性较女性多见。最常见受累部位为颈部淋巴结和甲状腺,但其他部位也可出现,如皮肤、颅面骨、鼻窦、口腔黏膜、大涎腺。头颈部转移可以为隐匿性肾细胞癌的首发表现。虽然甲状腺转移性癌在甲状腺恶性肿瘤中的占比不高,但甲状腺转移癌中肾细胞癌(尤其透明细胞型)是最常见的,其次为肺癌、下胃肠道的癌、乳腺癌。
转移性肾细胞癌的大体表现为亮黄色至橘黄色,与肾内原发的癌相似。透明细胞型肾细胞的形态学也与肾脏内相同:胞质透明的细胞呈巢状及管状,瘤细胞巢周围的间质伴大量毛细血管网;细胞核根据肿瘤级别而表现不一,可从小圆形、染色质均一至大、卵圆形、核仁显著不一等。转移至甲状腺内时,肿瘤可为单灶或多灶,偶见累及此前就有的甲状腺病变,也包括肿瘤。
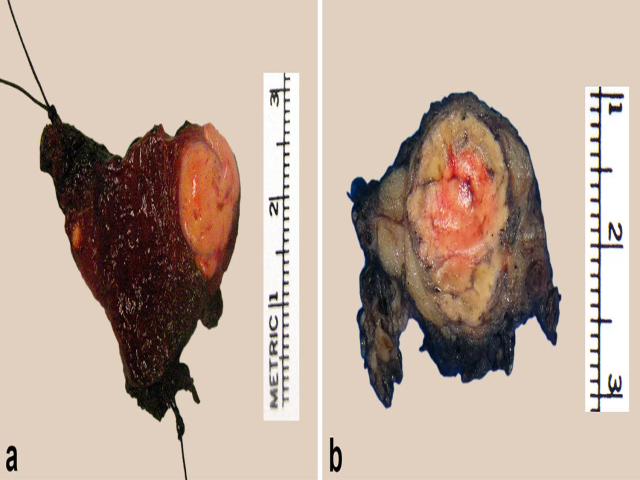
图11.透明细胞型肾细胞癌转移至甲状腺(A)或腮腺(B),大体仍有肾细胞癌特征性的黄色至橘黄色表现,可为单灶或多灶。
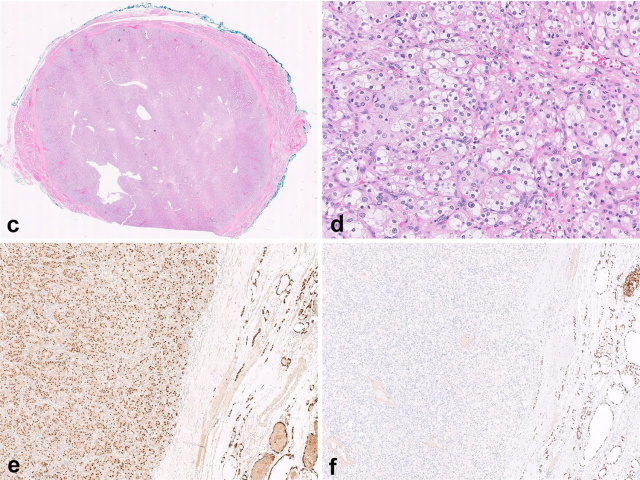
图12.透明细胞型肾细胞癌转移至甲状腺,(左上)本例甲状腺内的转移灶境界清楚,可类似甲状腺原发肿瘤。(右上)细胞胞质透明至弱嗜酸性,形成巢状。(左下)免疫组化PAX8在转移灶(图中左侧)和背景甲状腺实质(图中右侧)均为阳性,但TTF1阳性仅见于背景甲状腺组织(右下)。
转移性透明细胞型肾细胞癌的鉴别诊断取决于转移部位。肾脏和甲状腺肿瘤虽然都表达PAX8,但肾细胞癌不表达TTF1;CA-IX阳性支持透明细胞肾细胞癌。对大、小涎腺和口腔黏膜及腭部来说,则要注意鉴别涎腺或牙源性透明细胞癌,后者一般表达基底样/鳞状分化标记。
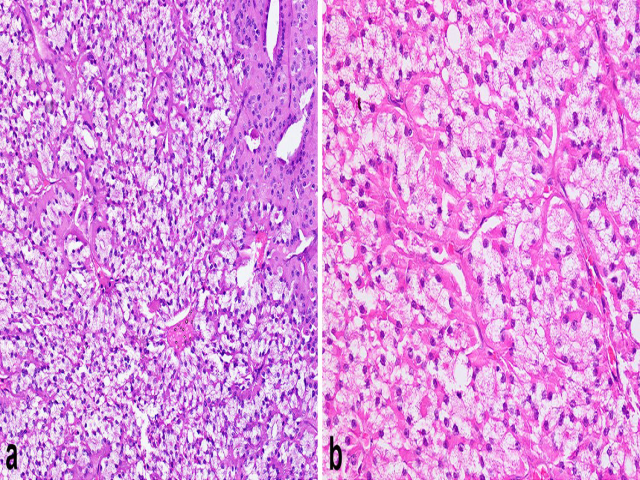
图13.甲状腺滤泡性肿瘤偶见呈显著透明细胞改变,此时与转移性肾细胞癌可能难以鉴别。(A)图中右上方可见经典型嗜酸细胞区域,可能指向病变为甲状腺来源。(B)本例为甲状腺原发肿瘤,细胞呈巢状,胞质细腻、颗粒状,有少量胶质。
8.鼻腔鼻窦肾细胞样腺癌
鼻腔鼻窦肾细胞样腺癌是非肠型鼻腔鼻窦腺癌中的罕见亚型。对于鼻窦转移癌来说,肾细胞癌是最常见的,其次为肺癌。不过,转移至鼻窦的情况仅占肾细胞癌的1%,有时可能是隐匿性肾细胞癌的首发表现。因此准确鉴别鼻腔鼻窦肾细胞样腺癌和转移性肾细胞癌具有重要临床意义。
鼻腔鼻窦肾细胞样腺癌为形态均一的立方状细胞、呈巢状及腺样生长,伴纤维血管分隔。胞质丰富,透明至嗜酸性,无明显黏液产生。细胞核一般小而深染,偶有特征性的核内空泡或假包涵体。超微结构证实,胞质内有糖原,偶见脂质空泡和胆固醇。未见高级别特征的描述,如坏死、核分裂多、细胞核多形性。免疫组化方面这类腺癌不表达PAX8和RCC,但表达CK7、CA-IX和CD10。
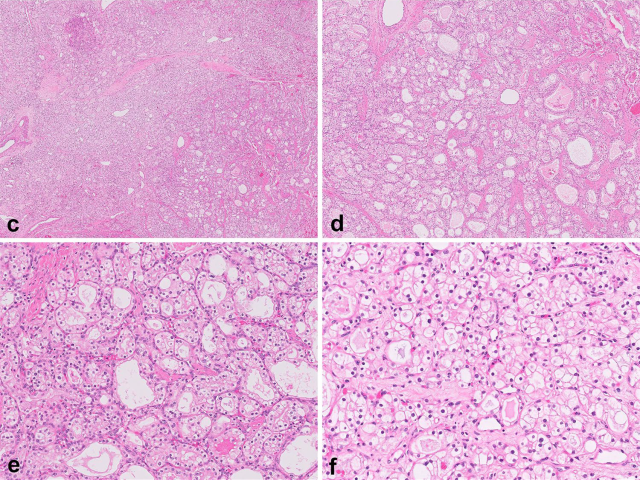
图14.(左上)鼻腔鼻窦肾细胞样腺癌,是非肠型腺癌的亚型之一;(右上)该肿瘤可呈类似肾细胞癌的小巢状及微囊状生长;(左下)间质为胶原性至血管样,细胞胞质透明、伴深染的圆形细胞核(右下)。
如前所述,该肿瘤最需要鉴别的就是转移性肾细胞癌,免疫组化可以解决这一问题。与富于透明细胞的鳞状细胞癌、涎腺肿瘤、甲状腺癌鉴别时,免疫组化也可做出诊断。
——未完待续——
往期回顾:
头颈部病理十大-透明细胞病变十大(一)
头颈部病理十大-透明细胞病变十大(二)



















共0条评论