[导读] 编译整理:魏建国,王强
最新版WHO分类中新引入的间质性肿瘤
1.FET::CREB融合阳性的颅内间质性肿瘤
2.CIC重排肉瘤
中枢神经系统CIC重排肉瘤大部分发生于幕上,文献报道为85%,其余15%发生于脊髓。临床症状取决于肿瘤部位。患者年龄分布宽泛,从儿童至老年人均可出现。不过,儿童及年轻成人多见,68%的病例见于儿童组,患者年龄中位数10岁。男女比例1.2:1。关于该肿瘤影像学特点的文献很少,仅限于个案报道。似乎该肿瘤常表现为实质性血肿,文献中报道比例为50%;还有38%表现为囊实性肿物。与软组织CIC重排肉瘤相似,中枢神经系统CIC重排肉瘤也表现为侵袭性过程,61%的病例见复发、最多见为局部复发,38%的病例死于该病。
该肿瘤与脑实质分界清楚。组织学主要为未分化小圆形细胞、上皮样细胞甚至横纹肌样细胞呈弥漫片状或小叶状。也有异源性分化的报道,如软骨、伴神经胶质的胶质神经元,这也解释了为什么该组肿瘤最初被诊断为多形性黄色星形细胞瘤或节细胞胶质瘤。伴CIC重排的软组织肉瘤迄今为止还没有报道类似的神经胶质/胶质神经元分化。肿瘤内可有胶原性间质、或局灶黏液样改变。常见坏死,核分裂显著。
免疫组化方面,CIC重排的肉瘤可表达多种分化标记,但仅为局灶或部分瘤细胞表达,如GFAP、CD56、Syn、NF、AE1/AE3、S100、desmin、SMA。CD99在软组织CIC重排肉瘤中常见阳性,但在中枢神经系统病例中为局灶阳性或不表达。如软组织肿瘤一样,WT1和ETV4常为阳性,可用于辅助诊断;且最近有研究发现,对于中枢神经系统肿瘤相比需鉴别诊断的其他病种来说,该指标的敏感性和特异性都很高。CIC::NUTM1融合的肉瘤表达NUT蛋白。
中枢神经系统CIC重排肉瘤主要应鉴别非典型畸胎瘤样/横纹肌样肿瘤(atypical teratoid and rhabdoid tumor,AT/RT),免疫组化INI1和BRG1可轻松做出鉴别。CIC重排肉瘤的细胞来源还不确定,但软组织和中枢神经系统的肿瘤DNA甲基化表现相同,说明可能有共同的间质来源。

图3.中枢神经系统CIC重排的肉瘤。本例形态学为上皮样细胞、成片分布,间质有黏液样改变;部分细胞为梭形、有神经胶质分化;免疫组化弥漫表达ETV4。
软组织的CIC重排肉瘤中,95%有CIC::DUX4融合;但中枢神经系统相应病例的分子特征似乎在融合配体方面有显著不同,具体有CIC::LEUTX融合(29%)、CIC::NUTM1融合(29%)、CIC::DUX4融合(18%)、ATXN1::DUX4(12%)、ATXN1::NUTM1(6%),且有CIC基因的移码缺失(6%)。软组织CIC重排肉瘤中也有部分病例报道为CIC::LEUTX融合及CIC::NUTM1融合,但涉及ATXN1基因的融合似乎仅见于中枢神经系统肿瘤。
不管基因融合的情况如何,最近有研究证明中枢神经系统CIC重排的肉瘤和ATXN1重排肉瘤的DNA甲基化特征相同,且与软组织相应肿瘤之间无差别。不过,还需进一步对中枢神经系统肿瘤(尤其具有神经胶质/胶质神经元分化者)和软组织肿瘤进行比较已证实相关数据。
第五版世界卫生组织中枢神经系统肿瘤分类中,对中枢神经系统CIC重排的肉瘤提出了下述基本诊断标准:1)CIC基因融合的证据;2)主要为圆细胞表现;3)细胞核轻度多形性;4)混有不同比例的上皮样细胞和/或梭形细胞;5)程度不等的黏液样间质;6)程度不等的表达CD99,且常有ETV4和WT1的表达。CIC重排肉瘤的DNA甲基化表现是理想情况下的诊断标准。
3.颅内原发DICER1突变的肉瘤
与其名字相对应,颅内原发DICER1突变的肉瘤几乎仅见于幕上部位,文献中报道比例为92%。不过,也有幕下及脊髓病例报道。相关症状取决于肿瘤部位。患者年龄分布宽泛,从儿童至老年人均有。不过,以儿童和年轻人为主,87%发生于儿童,年龄中位数6岁。男女性别比例1:1.3。文献中关于该肿瘤影像学特征的报道极少,仅限于个案:该肿瘤一般表现为囊实性、伴出血,与软脑膜相连,T1加权相为低信号密度,T2加权相为高信号密度;注射造影剂后呈异质性增强;尚需更多病例来证实该肿瘤的影像学特征。
颅内原发DICER1突变的肉瘤预后还有待确定,但文献中数据(n=36)表明33%的患者有局部复发,随访终结时86%的患者仍健在。最近有研究证实,手术、化疗、放疗联合治疗该肉瘤会有获益。
颅内原发DICER1突变的肉瘤与脑实质分界清晰,且可表现为软脑膜病变。组织学上为多形性或梭形细胞、排列呈束状或无序表现(patternless);常见横纹肌样形态或肌源性分化(免疫组化表达desmin和/或myogenin)。间质可为黏液样和/或软骨样。胞质内常见PAS阳性的嗜酸性小球。
免疫组化方面,该肿瘤常表达肌源性标记(desmin、SMA、偶表达myogenin)且阳性程度不等(局灶或斑片状)。由于表达S100,、Syn、NF且有多种分化(包括脂肪瘤样及假触觉小体样成分),因此有人提出可能为神经嵴谱系。报道的病例中,有些有p53过表达及ATRX表达的缺失。不表达GFAP、Olig2、CK;H3K27me3可完全缺失或镶嵌状表达。有研究提出TLE1免疫组化可作为诊断标志物,但在中枢神经系统肿瘤中的敏感性和特异性还有待进一步研究。文献中其他器官这类肿瘤有肌源性分化、DICER1改变的报道,如胸膜肺母细胞瘤样腹膜肉瘤、DICER1肾肉瘤、泌尿道伴DICER1突变横纹肌肉瘤,但将该组肿瘤视为统一病种之前还需进一步研究。
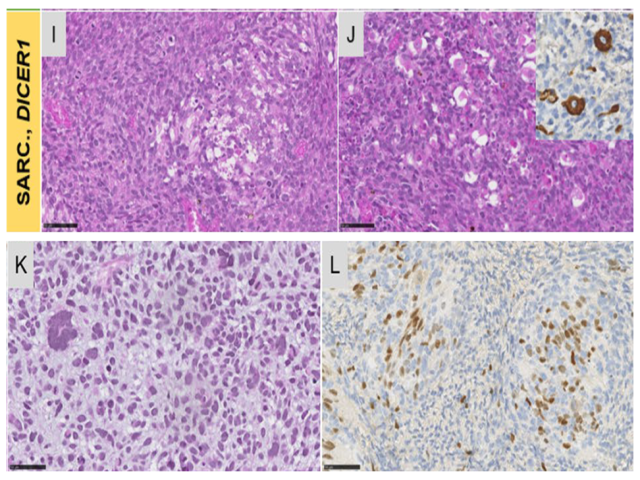
图4.颅内原发DICER1突变的肉瘤。(左上)梭形细胞,呈束状表现;(右上)可见肌源性分化,插图为desmin免疫组化;(左下)多形性细胞;(右下)免疫组化表达myogenin。
文献中报道的该类病例98%有DICER1改变,仅有2例DNA甲基化检测未能检出任何突变。DICER1突变颅内原发肉瘤的特征为DICER1基因双等位改变、并在一个等位基因上有热点区错义突变、另一个等位基因上有截短突变(移码、无义、或剪切突变)。部分肿瘤(5%)具有单一突变,伴杂合性缺失,从而掩盖了另一野生型等位基因。部分(26%)报道的病例有DICER1基因的种系改变,属于DICER1综合征的一部分,且有伴相关癌(如妇科癌)家族史的罕见病例报道。
颅内原发DICER1突变的肉瘤肿瘤突变负荷高。实际上,伴DICER1改变时,MAPK信号通路(主要是KRAS、NF1和NRAS基因)突变、TP53基因突变的几率分别为64%、60%。中枢神经系统肿瘤DNA甲基化分类方案v12.5版本中,颅内原发DICER1突变的肉瘤具有独特的DNA甲基化谱系。不过,其表观遗传学特点与颅外DICER1突变肉瘤之间的重叠还有待进一步明确。
第五版世界卫生组织中枢神经系统肿瘤分类中,对颅内原发DICER1突变的肉瘤提出了下述基本诊断标准:1)颅内原发肉瘤;)2致病性DICER1突变(种系性或体细胞性)。对于无法确诊的病例,必须进行DNA甲基化谱系检测。
——未完待续——
往期回顾:
分子时代学病理-非脑膜上皮性中枢神经系统肿瘤新进展(一)















共0条评论