[导读] 编译整理:强子
恶性大汗腺病变
3. 大汗腺癌
2019年版乳腺肿瘤世界卫生组织分类中,采用“伴大汗腺分化的癌”来形容伴特殊形态特征的肿瘤,即“细胞体积大,有大量嗜酸性、颗粒状胞质,细胞核大,有显著核仁,类似大汗腺”的特征。
图1. 伴大汗腺分化的浸润性癌实例。
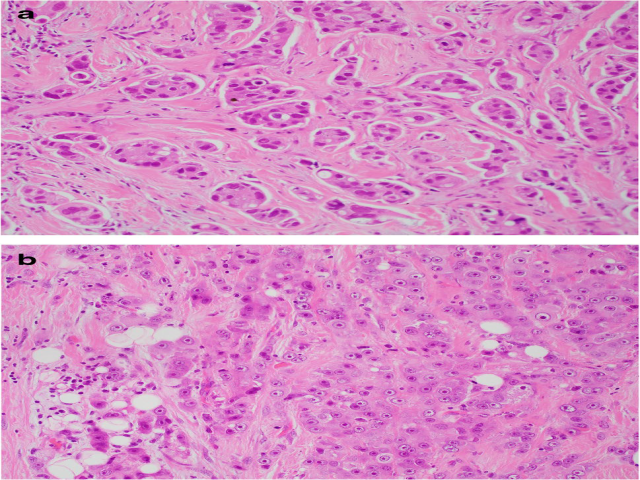
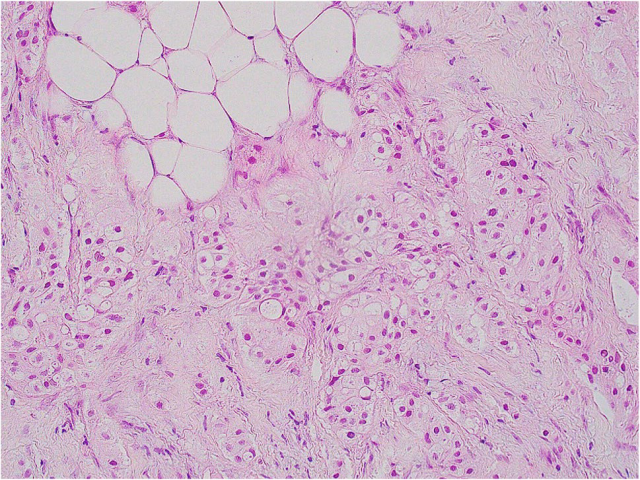
大汗腺癌相对罕见,多影响年龄较大女性,且一般为散发性。临床上表现为可触及境界不清的肿物,或为影像学检出。组织结构上,伴大汗腺分化的癌大部分类似非特殊类型浸润性导管癌,主要呈实性生长。细胞学非典型多为中度到重度,或核分裂多见,因此这组肿瘤组织学分级一般为2级或3级。可同时有大汗腺型导管原位癌,伴中级别或高级别细胞核特征。大汗腺形态也可见于其他亚型浸润性癌,如浸润性微乳头状癌、黏液癌、多形性浸润性小叶癌。曾有胞质泡沫状、颗粒样大汗腺细胞构成、类似组织细胞但免疫组化GCDFP-15阳性的罕见癌报道。这类肿瘤常称为组织细胞样癌,可能具有导管癌或小叶癌的形态,并非特殊亚型的浸润性癌。
图2. 伴大汗腺形态细胞构成的浸润性癌,细胞胞质泡沫状,类似组织细胞,即所谓的组织细胞样癌。
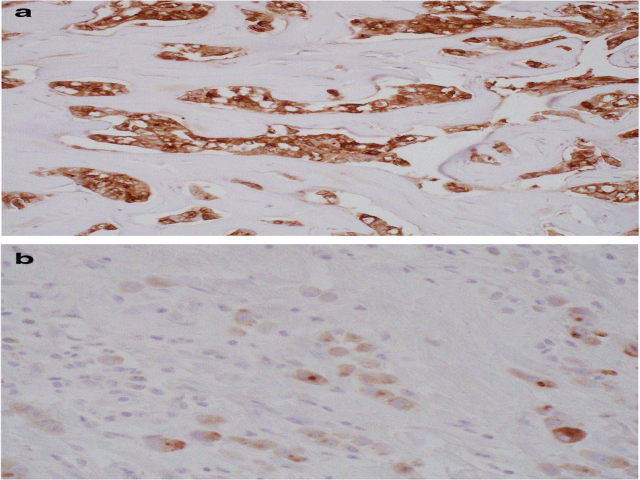
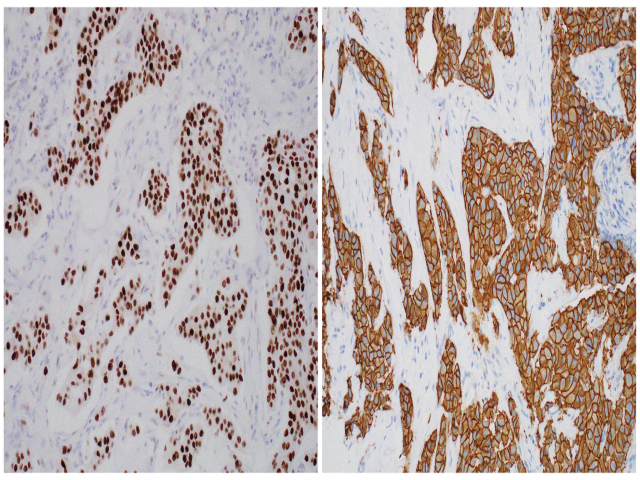
不管组织学亚型如何,伴大汗腺分化的癌表达GCDFP-15、GATA-3、AR。分期较高的肿瘤中,GCDFP-15表达可能减少或丢失。一般激素受体为阴性,但满足“伴大汗腺分化的癌”形态学诊断标准的肿瘤可能会出现不同程度的ER及PR阳性。
图3. (a)伴大汗腺分化的癌中,免疫组化证实GCDFP-15阳性;(b)伴大汗腺形态的浸润性小叶癌中,免疫组化GCDFP-15有表达,但阳性程度降低。
大汗腺癌可能的来源方面,目前所知有限。乳头状大汗腺改变及相邻大汗腺癌(不管是导管原位癌还是浸润性导管癌)中都可见相似遗传学改变,表明大汗腺增生和癌之间可能存在病理遗传学方面的相关性。与此类似,早期报道称良性及非典型大汗腺病变中HER-2和c-myc表达升高,可能提示大汗腺型恶性病变发生中的早期遗传学事件。
浸润性大汗腺癌需与下述病变鉴别:大汗腺腺病、非典型大汗腺腺病、颗粒细胞瘤、伴嗜酸性表现的(oncocytic pattern)癌、组织细胞增生性病变。前两者的鉴别要点请参见本系列文章的其他部分。颗粒细胞瘤的特征是胞质致密嗜酸性,ER阴性,无细胞核非典型。颗粒细胞瘤不表达CK,CD68强阳性,S100阳性。伴嗜酸性表现的癌罕见,免疫组化可表达GCDFP-15和HER-2,但一般ER为阳性。组织细胞样癌可能会与组织细胞的炎症混淆。了解可能的陷阱并加做免疫组化,可明确诊断。
图4. 伴大汗腺分化的癌中,免疫组化AR阳性(左),HER-2阳性(右)。
“单纯性大汗腺癌”的名称,用于ER和PR阴性、肿瘤细胞至少10%为AR阳性且至少90%肿瘤细胞为典型大汗腺形态的肿瘤。单纯性大汗腺癌罕见,在所有乳腺肿瘤中所占比例不足1%。有研究采用严格诊断标准,证明单纯性大汗腺癌可归为HER-2阳性(57%)或三阴表型。
单纯性大汗腺癌中HER-2阳性组与所谓的分子大汗腺型肿瘤(molecular apocrine tumours,MATs)、名为管腔雄激素受体(luminal androgen receptour,LAR)型肿瘤的三阴型乳腺癌分子特点方面存在转录重叠。分子大汗腺型肿瘤是2005年提出的名称,原作者通过主要成分分析和层次聚类(hierarchical clustering)将49例乳腺肿瘤分为管腔型、基底型、分子大汗腺型。其中分子大汗腺型肿瘤有6例,形态学为大汗腺表现,激素受体阴性,表达管腔上皮型CK,转录水平AR通路阳性率高。6例分子大汗腺型肿瘤中3例可见HER-2扩增,提示HER-2信号通路与分子大汗腺表型方面可能有相关性。后续对99例原发乳腺癌标本和8种细胞系整基因组水平(genome-wide)转录表达研究中,作者发现10例(n=41例)激素受体阴性肿瘤反常表达AR及其他多种ER靶向基因或一般表达于ER阳性肿瘤的基因。这10例肿瘤中,7例具有显著大汗腺形态。
最近有针对三阴型乳腺癌异质性的研究将此前的六种亚型修正为四种亚型,其中部分称为管腔雄激素受体型。这类肿瘤约占所有三阴型乳腺癌的10%,其AR的mRNA表达升高,很多基因的表达为ER阳性管腔型乳腺癌的特征。管腔雄激素受体型肿瘤与分子大汗腺型肿瘤的基因表达之间存在显著相似性,表明三阴型乳腺癌中包括HER-2阴性的分子大汗腺型肿瘤。
按照相关定义,单纯型大汗腺癌要求至少90%的肿瘤必须有大汗腺形态、且ER和PR为阴性而AR阳性,因此该组肿瘤是“伴大汗腺分化的癌”中的一部分。单纯型大汗腺癌与分子大汗腺型肿瘤之间存在显著重叠,但却并不完全相同:一组58例分子大汗腺型肿瘤的研究中,定量rtPCR检测发现AR、FOXA1及AR相关基因的mRNA为阳性;不过,免疫组化中仅58%表达AR,仅4例(7%)可见大汗腺形态;免疫组化HER-2阳性率67%,GCDFP-15阳性率57%。
目前的世界卫生组织著作中,对仅形态学有大汗腺特征的肿瘤称之为“伴大汗腺分化的癌”,并对所有浸润性乳腺癌进行ER、PR、HER-2状态检测。结合大汗腺形态、激素受体阴性、AR阳性,可在部分HER-2阳性肿瘤及三阴型乳腺癌中确定出部分、但非全部的分子大汗腺型肿瘤。免疫组化证实AR状态虽然并非常规要求,但可能会成为伴大汗腺分化的癌临床诊疗中的一部分。
临床实践中,识别出单纯型大汗腺癌和分子大汗腺型肿瘤可能更为关键,因为随着我们对肿瘤生物学行为认识的不断进步,目前已有新的治疗方案。已证实激素受体阴性肿瘤中,雄激素及HER-2信号通路之间存在相互作用。文献中报道的三阴型乳腺癌中AR阳性率0%-57%,可能是AR评估方法学的差异所致。进展期的AR依赖性、ER依赖性浸润性乳腺癌中,抗雄激素治疗早期临床研究已得出了令人鼓舞的结果。伴大汗腺分化的癌常有TP53基因及PIK3CA/PTEN/AKT基因的突变。PIK3CA突变、尤其在三阴型乳腺癌中,常可以进行CDK4/6的抑制治疗。已有研究证实,三阴型乳腺癌中的管腔雄激素受体组在体内水平及体外水平都对CDK4/6抑制治疗高度敏感。
大汗腺癌预后的数据还有争议,且由于所用定义不一,可能很难解读。按照某些研究所示,单纯型大汗腺癌在无病生存率方面可能要比非特殊类型浸润性乳腺癌更差。从转录层面定义的分子大汗腺型乳腺癌研究中,有作者报道5年无病生存率和总生存率低于基底样肿瘤;他们还观察到,诊断为管腔雄激素受体型肿瘤的患者相比其他三阴型乳腺癌患者的无复发生存时间更短。其他研究报道AR阳性三阴型乳腺癌相比其他三阴型乳腺癌来说,在总生存、无病生存方面更好。关于新辅助治疗效果方面的数据极少,且也有争议。
未完待续
往期回顾
乳腺大汗腺病变(一)
乳腺大汗腺病变(二)

















共0条评论