[导读] 编译整理:强子
众所周知,异型增生(dysplasia)属于癌前病变,准确诊断和鉴别异型增生对于临床干预及后续处理意义显著。实际工作中,非亚专科病理医师对于宫颈鳞状上皮的异型增生关注较多,但口腔黏膜病变由于不是那么常见,遇到异型增生诊断时可能存在许多困难。
针对口腔上皮异型增生问题,澳大利亚皇家阿尔弗莱德王子医院(Royal Prince Alfred Hospital)病理专家Cheung等在《Adv Anat Pathol》撰写综述,详细介绍了目前对口腔上皮异型增生的了解、诊断要点及其他注意事项。为帮助大家更好的了解相关问题,我们将该文要点编译介绍如下。
解剖学及相关名词
口腔上皮异型增生累及口腔黏膜的部位有舌前三分之二、颊粘膜、上下牙槽嵴、磨牙后区、口底、硬腭、唇黏膜。需要注意的是,唇黏膜仅包括上下唇红内侧的部分。第八版AJCC分期方案中,口腔并不包括与皮肤相连的唇红黏膜中干燥的部分。唇外部分的异型增生和鳞状细胞癌几乎总是与太阳中紫外线导致基因损伤及后续癌变有关。口咽部HPV相关病变所致异型增生则归属HPV相关鳞状细胞癌范畴。
图1. 口腔的解剖标志及分界:红色区域代表的是口腔黏膜;具体源自上下唇部内侧、直至硬腭和软腭交界处,包括舌的轮廓乳头、磨牙后区;具体包括了唇黏膜、上下牙龈、口底、舌的前三分之二。
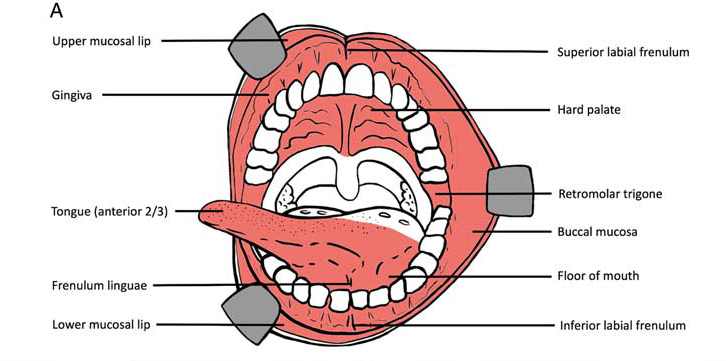
Upper mucosal lip:上唇黏膜;Gingiva:牙龈;Tongue:舌(此处只包括前2/3);Frenulum linguae:舌系带;Lower mucosal lip:下唇黏膜;Superior labial fernulum:上唇系带;Hard palate:硬腭;Retromolar trigone:磨牙后区;Buccal mucosa:颊黏膜;Floor of mouth:口底;Inferior labial frenulum:下唇系带。
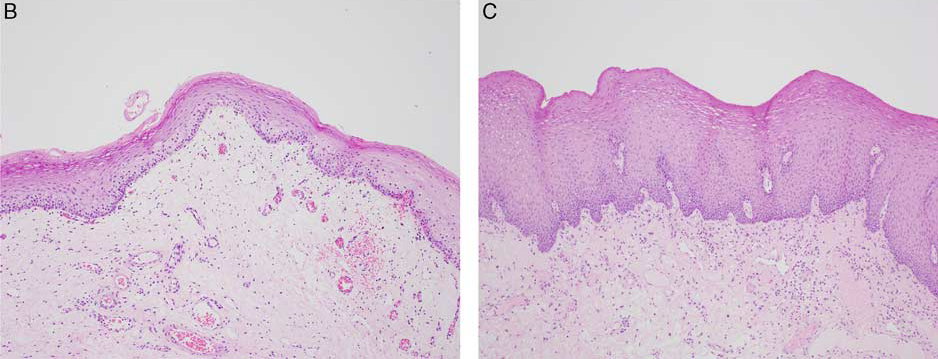
组织学上,口腔衬覆非角化复层鳞状上皮。一般来说,正常的鳞状上皮黏膜与黏膜下组织之间的分界是基底层,此处的细胞胞质稀少、细胞核大;越向表面,则细胞的胞质、胞质内角质逐渐增多,细胞核逐渐减小,即细胞成熟的过程。不过,口腔不同部位的鳞状上皮黏膜厚度不一:有研究证实,口腔黏膜的正常厚度从口底的0.1-0.14mm、至颊黏膜的0.37-0.66mm不等。
图2. 不同部位的口腔黏膜厚度不一,口底的黏膜较薄(左)、颊黏膜较厚(右)。正常黏膜基底层细胞胞质稀少,随着细胞的逐渐成熟、越向表层则胞质逐渐增多、胞质内胶质物逐渐增多,而细胞核逐渐减小。
口腔上皮异型增生
口腔上皮异型增生仅仅是个组织学诊断,它代表了口腔黏膜的一系列结构及细胞学改变,反应的是可能进展为口腔鳞状细胞癌的累积的遗传学改变。口腔上皮异型增生最常见部位是舌侧、磨牙后区、口底,累及硬腭的情况罕见。
口腔潜在恶性病变
口腔潜在恶性病变(oral potentially malignant disorder)也包括了一组临床定义的病种,具体包括了口腔扁平苔藓、口腔苔藓样移植物抗宿主病变、黏膜白斑、红斑、红白斑、增殖性疣状白斑、口腔黏膜下纤维化。该组病变发生异型增生和恶性转化的风险不一,确定有无口腔上皮异型增生或鳞状细胞癌以及病变的范围,最重要的是组织学检查。上述口腔潜在恶性病变中,某些病种存在异型增生和恶性进展的风险较高,具体如非均质型白斑、红斑、增殖性疣状白斑。
图3. 口腔潜在恶性病变的临床实例:(A)复层及斑块型口腔扁平苔藓,累及舌侧的中间、背侧表面;(B)舌背均质斑块样黏膜白斑;(C、D)舌左侧红斑的颗粒状、红色斑块表现;(E、F)左侧颊黏膜及硬腭的黏膜下纤维化,伴白色纤维条带;增殖性疣状白斑的白色角化斑块表现,本例为累及右上颌切牙的牙龈(G)并环周扩展、累及对应的腭部黏膜(H)。
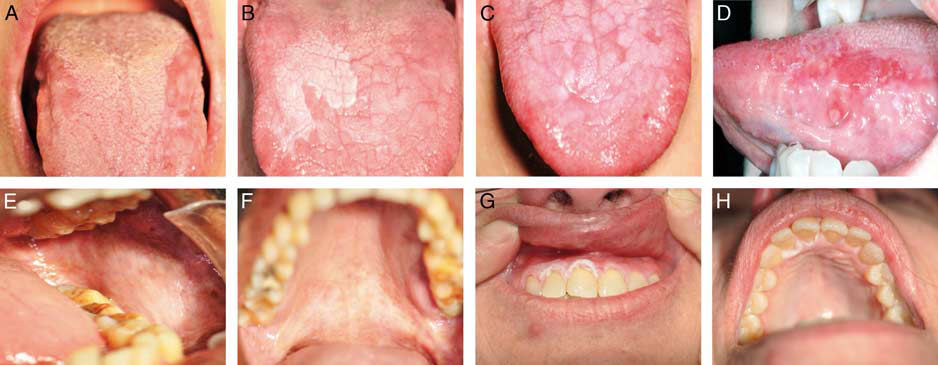
表1. 部分口腔潜在恶性病变的特征概述

口腔上皮异型增生的危险因素及发生率
口腔上皮异型增生的危险因素与口腔鳞状细胞癌的危险因素相似,有某些生活习惯的老年男性发生几率更高,具体如吸烟、咀嚼槟榔、酗酒。电子烟和某些感染因素的致癌作用在头颈部癌和口腔上皮异型增生的发生中也有影响。慢性免疫介导的病变(如口腔扁平苔藓)在老年女性也有发生口腔上皮异型增生和恶性转化的风险。与此类似,长期免疫抑制、饮食结构缺陷也易发生口腔上皮异型增生和鳞状细胞癌。
未完待续
点击此处下载原文
参考文献
Cheung VKY, Hulme K, Schifter M, et al. Oral Epithelial Dysplasia: A Review of Diagnostic Criteria for Anatomic Pathologists. Adv Anat Pathol. 2022;10.1097/PAP.0000000000000343.
doi:10.1097/PAP.0000000000000343

















共0条评论