[导读] 编译整理:强子
走马观花看胃肠道淋巴瘤(一)
走马观花看胃肠道淋巴瘤(二)
小肠恶性淋巴瘤
小肠淋巴瘤约占所有胃肠道淋巴瘤的20-30%,占所有小肠恶性肿瘤的15-20%。小肠淋巴瘤中最常见类型为弥漫大B细胞淋巴瘤和MALT淋巴瘤,后者归入免疫增生性小肠病变。世界卫生组织淋巴造血肿瘤的2017年修订版中,纳入了两种主要的小肠淋巴瘤类型:十二指肠型滤泡性淋巴瘤,小肠T细胞淋巴瘤,本文也重点关注这两个病种。
滤泡性淋巴瘤
十二指肠型滤泡性淋巴瘤相对少见,在胃肠道原发淋巴瘤中的比例约为4-6%。十二指肠型滤泡性淋巴瘤是指生发中心表型的胃肠道原发低级别B细胞淋巴瘤,考虑为具有独特特征的滤泡性淋巴瘤亚型。临床最常见于十二指肠降段,其次为空肠及回肠。病变一般为内镜检查时偶见,可表现为黏膜息肉、或黏膜不规则结节。多灶性病变也曾有过报道。诊断十二指肠型滤泡性淋巴瘤之前,一定要注意结合临床排除系统性淋巴瘤继发累及小肠

图7. 十二指肠型滤泡性淋巴瘤,内镜下所见,本例表现为十二指肠远端黏膜多发的小息肉。
组织学表现方面,十二指肠型滤泡性淋巴瘤与淋巴结的滤泡性淋巴瘤在形态学和免疫表型方面相同。肿瘤性滤泡在小肠绒毛和/或黏膜固有层内生长,一般局限于黏膜,但也可累及黏膜下层。这些滤泡主要由小的成熟、有裂淋巴细胞构成(中心细胞),中心母细胞罕见或少见,符合低级别形态(1-2级)。可染体巨噬细胞及套区一般不存在。高级别特征如每高倍视野超过15个的中心母细胞、侵及固有肌层和/或肠周脂肪组织、累及肠系膜淋巴结等情况,不是十二指肠型滤泡性淋巴瘤的特点;如果存在上述特点,应考虑系统性滤泡性淋巴瘤继发累及。
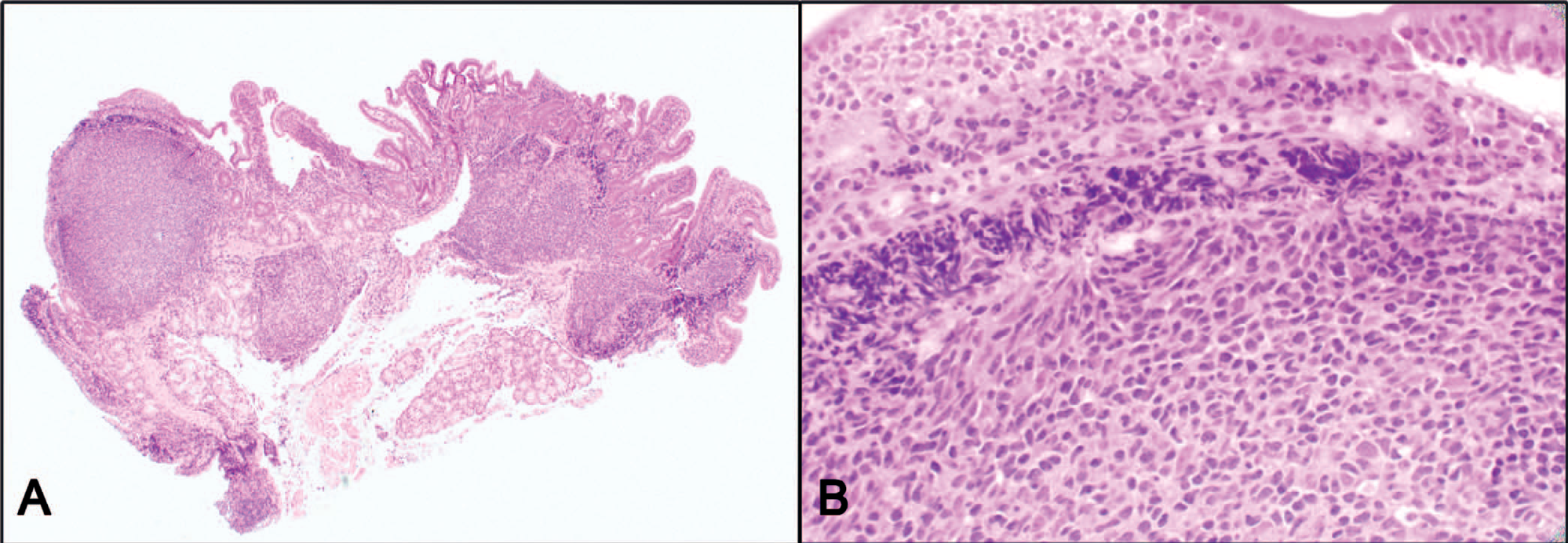
图8. 十二指肠型滤泡性淋巴瘤镜下表现:黏膜固有层内有肿瘤性淋巴滤泡;这些滤泡主要为中心细胞构成,背景中很少有中心母细胞。
免疫表型方面,瘤细胞为CD20阳性,且表达生发中心标记,如CD10、BCL-6、HGAL、LMO2;且与淋巴结的滤泡性淋巴瘤相似,BCL-2异常共表达。肿瘤性淋巴细胞不表达CD5、CD43、cyclin D1。CD21可标记出滤泡内的滤泡树状突细胞,这些细胞在周围想吐槽特征性的“镂空”表现。Ki-67增殖指数低(<20%)。转化为大细胞淋巴瘤的组织学表现也曾有过表达,但相比淋巴结的滤泡性淋巴瘤来说,这一现象在胃肠道极为少见。
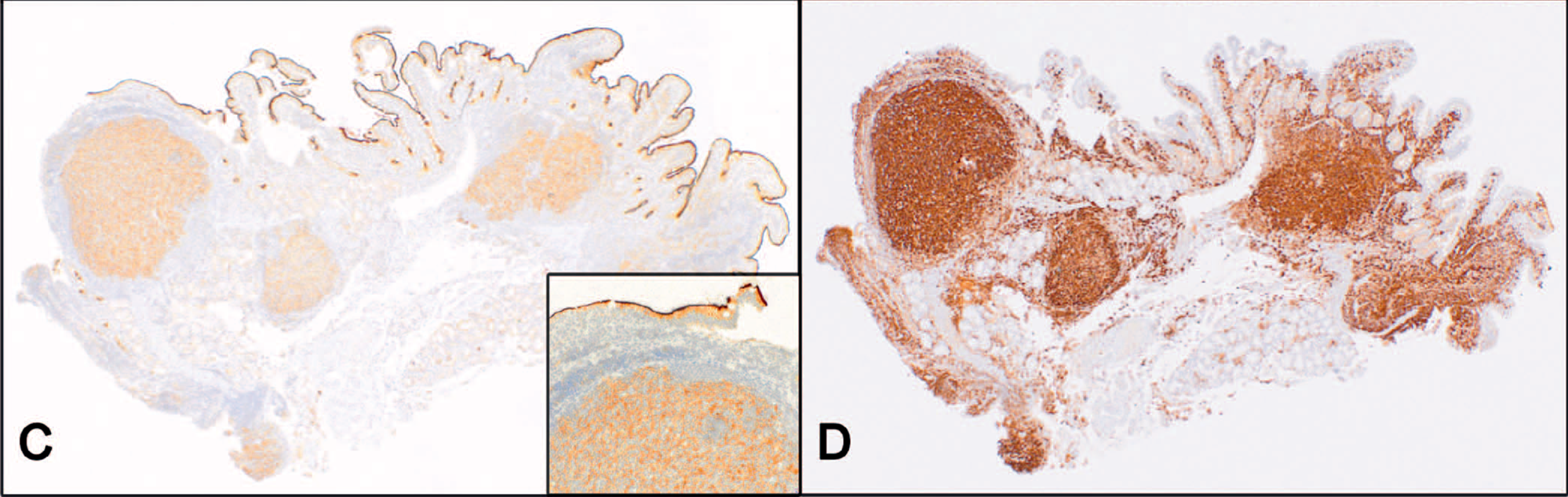
图9. 十二指肠型滤泡性淋巴瘤免疫表型,肿瘤细胞表达CD10(左图,细胞膜着色,插图所示)及BCL-2(右图)。
与淋巴结的滤泡性淋巴瘤相似,十二指肠型滤泡性淋巴瘤也具有t(14;18)(q32;q31)(IGH/BCL2)易位。不过,Takata等在一组大规模病例中分析了十二指肠型滤泡性淋巴瘤的基因表达,发现其基因表达方式与胃部MALT淋巴瘤更为相似、而不是与淋巴结滤泡性淋巴瘤相似。该研究发现,十二指肠型滤泡性淋巴瘤和胃部MALT淋巴瘤中常见CCL20、CCR6、MAdCAM-1的上调,而这些指标在淋巴结滤泡性淋巴瘤中是下调的。
十二指肠型滤泡性淋巴瘤预后极好,5年生存率接近100%。因此有人建议,“观察、等待”是十二指肠型滤泡性淋巴瘤的最佳处理方案。按照本文原作者所在单位做法,对于局部病灶,他们一般通过内镜置入放射性粒子进行放疗。
未完待续
点击下载原文文献
参考文献
Alvarez-Lesmes J, Chapman JR, Cassidy D, et al. Gastrointestinal Tract Lymphomas: A Review of the Most Commonly Encountered Lymphomas. Arch Pathol Lab Med. 2021;10.5858/arpa.2020-0661-RA.
doi:10.5858/arpa.2020-0661-RA
















共0条评论