[导读] 译者:abin
汗腺癌
定义
汗腺癌(hidradenocarcinoma)是一种罕见的皮肤附属器肿瘤,是汗腺瘤对应的的恶性肿瘤,在某些病例中可以检测到残留的汗腺瘤。未发现良性残留的肿瘤可能是从头发生的,或者癌细胞可能在良性母体病变上过度生长。
ICD-O代码 8402/3
同义词
Clear cell eccrine hidradenocarcinoma透明细胞小汗腺癌;
Clear cell hidradenocarcinoma透明细胞汗腺癌;
Malignant clear cell acrospiroma恶性透明细胞肢端螺旋瘤;
Mucoepidermoid carcinoma粘液表皮样癌;
Apocrine hidradenocarcinoma大汗腺-汗腺癌;
Malignant eccrine acrospiroma恶性小汗腺肢端螺旋瘤。
流行病学
男性略占优势,大多数发生于50-80岁。
部位
头部和颈部略多见,但解剖分布广泛。
临床特征
汗腺癌是大小不等的孤立性肿瘤,范围1-6cm。罕见的转移性疾病患者表现为多发性皮肤病变。据报道症状持续时间为1-40年。一些长期存在的肿瘤发现非常快速的生长,符合先前存在的汗腺瘤发生了恶性转化。
组织病理学
汗腺癌的组成细胞类型与与汗腺瘤相同,包括不同比例的透明细胞、鳞状细胞、嗜酸细胞、粘液细胞、嗜酸性多边形细胞和过渡细胞,通常以透明细胞或鳞状细胞为主。恶性细胞表现为核多形性,核分裂活性增强,浸润性生长,坏死,浸润神经和淋巴血管。已经认识了低级别和高级别肿瘤,有些肿瘤含有明显的间变性区域。在大约1/3病例中,观察到良性汗腺瘤的残留。然而,在低级别病例中,由于细胞学良性区域与非典细胞密切混合,因此先前存在的汗腺瘤可能难以识别。间质常硬化、透明变性;促结缔组织增生性间质反应,以及肿瘤细胞聚集灶和间质之间的裂缝,都是常见的{1312,1336,2543,2852}。据报道,一例伴有粘液细胞的大汗腺-汗腺癌(apocrine hidradenocarcinoma)显示肿瘤细胞在表皮内呈Paget病状扩散。
CEA和EMA可以突出显示导管结构的管腔边界。HER2过表达偶有记录,并且FISH检测没有发现HER2基因扩增相关{1312,1878,1887}。有人评估了Ki-67和p53在鉴别汗腺瘤和汗腺癌中的价值,但结果没有定论。然而,先前存在的良性汗腺瘤总是p53阴性,这一特征有助于诊断{1396,1878,1887,1989}。
鉴别诊断
低级别(低度恶性)肿瘤必须与良性汗腺瘤区分,在良性汗腺瘤中可以发现散在的轻度细胞异型性。术语“非典型汗腺瘤”尚无明确定义{1887}。一个特殊的诊断陷阱是,组织学良性汗腺瘤伴淋巴管受累,或区域淋巴结内发现肿瘤的证据,与皮肤原发性汗腺瘤同时存在。由于对此类病例的随访未发现任何不良后果,因此有人认为这些肿瘤构成所谓的良性转移。然而,需要对更多的病例进行更长时间的随访来证明或反驳这一理论{2505}。对于以透明细胞为主的病例,鉴别诊断包括转移性透明细胞肾细胞癌,后者通常富含血管(通常伴有所谓的血湖或肿瘤内出血),并且通常共表达vimentin、PAX8和碳酸酐酶(carbonic anhydrase){511322}。
组织起源
组织起源不明。大汗腺和小汗腺分化细胞系都有人提出。
遗传概况
在汗腺癌中发现了涉及CRTC1(以前称为MECT1)和MAML2基因的t(11;19)易位,但其发现率明显低于汗腺瘤,在汗腺瘤中约50%的病例存在易位{1911,312,1477,2841}。只有不到20%的汗腺癌存在TP53{1312}突变。
预后及预测因素
数据有限,并且在不同的研究中有所不同。有些研究{1396,2489}中发现侵袭性过程(皮肤、淋巴结、骨和肺的远处转移)和不良预后,但没有得到其他研究{1312,1887}的支持。低级别和高级别肿瘤的转移性疾病都有报道{1312}。
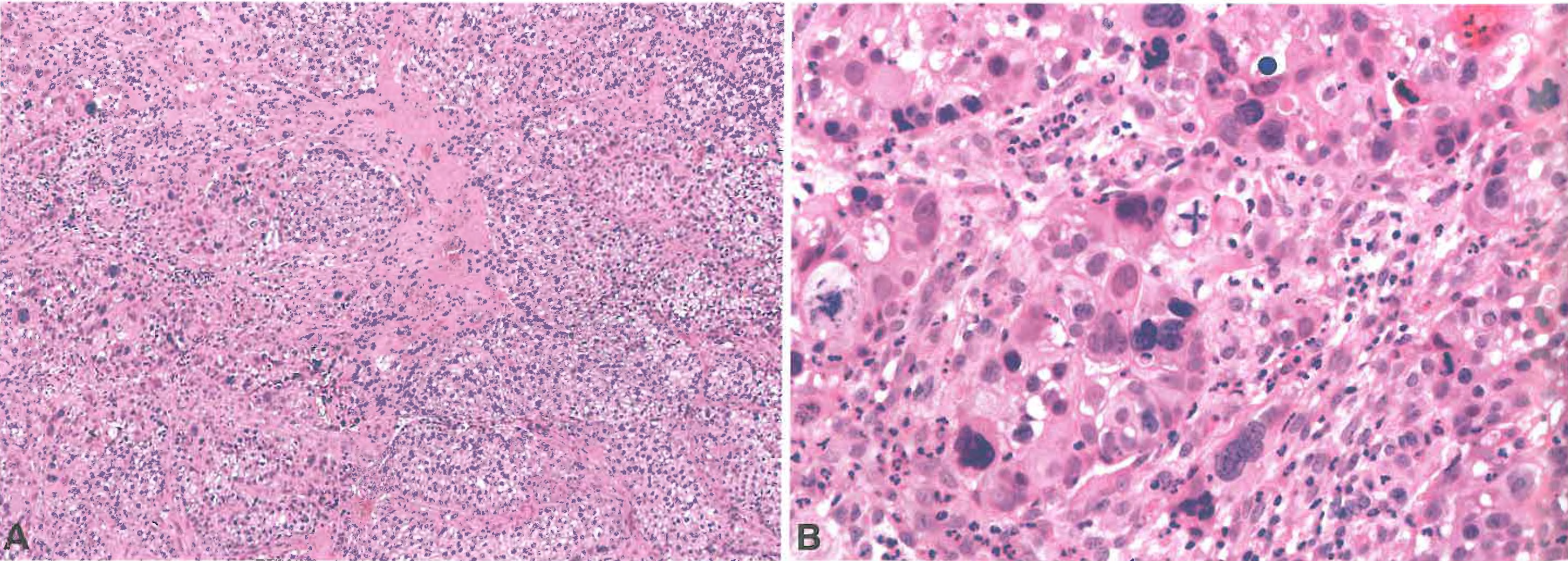
图3.11高级别汗腺癌。图A和B,这例肿瘤以相对温和的透明细胞为主,夹杂着高度多形性、有时多核的奇异形细胞,并有异常核分裂象。
大汗腺癌
定义
大汗腺癌(apocrine carcinoma)是一种罕见的皮肤附属器肿瘤,表现出明确的大汗腺分泌迹象(即断头分泌和/或细胞质酶原颗粒),缺乏其他大汗腺分化病变(如乳头状汗管囊腺瘤或粘液腺癌)的明确镜下特征。它与任何预先存在的明确定义的良性肿瘤(如大汗腺混合瘤、圆柱瘤或螺旋腺瘤)无关,也不从这些良性肿瘤演变而来,也没有特定的腺体起源(如眼睑腺、宫颈腺或肛门生殖器乳腺样腺)。它从明显的完整大汗腺单位直接转变或从各种原位癌前病变演变而来,提示它与大汗腺的相关{1322}。
ICD-O代码8401/3
同义词
Apocrine adenocarcinoma 大汗腺腺癌;
Apocrine gland carcinoma 大汗腺癌。
流行病学
大汗腺癌主要见于50-70岁的成年人,没有性别或种族偏好。
部位
腋下是最常见的受累部位;其分布一般与大汗腺的正常分布呈正相关{424,1806,1907,2783}。双侧病变极为罕见{1907}。其他部位包括头皮和四肢{2001}。
临床特征
肿瘤呈单个结节或多结节状肿块,大小≥2cm。可能出现溃疡和出血。病变通常生长缓慢,在诊断前往往存在很长时间{2204,2783}。
组织病理学
肿瘤通常是不对称的、无包膜的病变,边界呈锯齿状或推挤状,累及真皮和皮下组织。乳头状、小管状和实性是最常见的生长方式,这些生长方式通常提示有浸润性成分。肿瘤细胞有丰富的嗜酸性细胞浆,可呈颗粒状,有时部分空泡状。不成功的导管分化,导致出现小管腔或胞浆内空泡,但断头分泌通常不如原位成分明显。有不同程度的核多形性和核分裂活性。神经周围浸润和血管内受累可能很少见到。原位成分(如有)显示不同的导管增殖性疾病(即,典型导管增生、非典型导管增生和各种类型的导管原位癌),类似于乳腺病理学所见。在一些肿瘤中,只有浸润性成分是明显的,这表明原位病变已被浸润性肿瘤肿块完全取代,或者整个肿瘤是从头发生的{1048,1322,2204,2798}。据报道,罕见的特征包括浸润性成分存在明显的印戒细胞或组织细胞样细胞,形态学等同于眶周印戒细胞癌或组织细胞样癌以及其他变异型癌{1460,2161,2204,2919}。
免疫组化,肿瘤细胞表达细胞角蛋白(包括CK7),通常对GCDFP15呈阳性,对CEA{2001}呈可变的阳性。不同程度地表达S100蛋白、EMA、ER、PR和雄激素受体(AR)。原位成分最好通过完整的外周基底细胞层/肌上皮细胞层{2204}来识别。
鉴别诊断
乳腺导管癌转移到皮肤,或在腋窝病灶中累及皮肤,可能很难甚至无法与原发性皮肤大汗腺癌鉴别。然而,如果存在原位前驱病变,或有先前存在的大汗腺过渡的证据,就可以确定为原发性皮肤肿瘤。免疫组化也可能有帮助;EGFR(HER1)、podoplanin(由D2-40识别)和p63在原发性肿瘤中的表达频率高于转移性腺癌。几种抗体的组合可能有助于区分;转移性乳腺癌kg 嗜脂蛋白(adipophilin)+、ER-、PR-、HER2+、CK5/6+/-(弱)和乳腺球蛋白(mammaglobin)+/-(弱),而原发性大汗腺癌呈嗜脂蛋白-、ER+、PR+/-、HER2-、CK5/6+/-(强而弥漫)和乳珠蛋白+/-(强而弥漫)。然而,全面的临床研究仍然是金标准{2068}。
伴有组织细胞样细胞的腋窝肿瘤必须与位于腋尾部乳腺起源或异位乳腺组织起源的浸润性小叶癌相鉴别。据报道,主要表现为大汗腺癌的恶性肿瘤起源于先前存在的良性病变,包括螺旋腺瘤、大汗腺混合瘤和皮脂腺痣。发生在肛门生殖器区域的伴大汗腺分泌的癌通常代表为肛门生殖器乳腺样腺体的病变{751,1301,1327}。
组织起源
在大汗腺癌中发现导管原位癌成分,提示该肿瘤与非特殊型浸润性乳腺癌(也称为乳腺浸润性导管癌)是最好的比较。
遗传概况
在一些病例中,包括ER{293}免疫阴性的病例中,RT-PCR证实了ER-mRNA。
预后和预测因素
约40%的大汗腺癌转移到局部淋巴结,较少转移到内脏器官。在一项研究中,24%的患者死于转移性肿瘤{2204}。有人提出浸润性大汗腺癌应根据改良的Bloom-Richardson乳腺癌分级系统(也称为诺丁汉系统)进行分类。该系统根据三个标准对肿瘤进行分级:核分裂率(每平方毫米的核分裂象数量)、核多形性程度(轻度、中度或重度)和小管形成。每个标准评为1、2或3分,三个评分相加,得出肿瘤总分级为一级、二级或三级。三级肿瘤与一二级肿瘤的生存率存在统计学上的显著差异。其他研究变量,包括性别、年龄、解剖部位、肿瘤大小、形态类型(实体、管状或管状乳头状)、免疫组织化学特征和激素受体表达,均未发现与生存率显著相关。
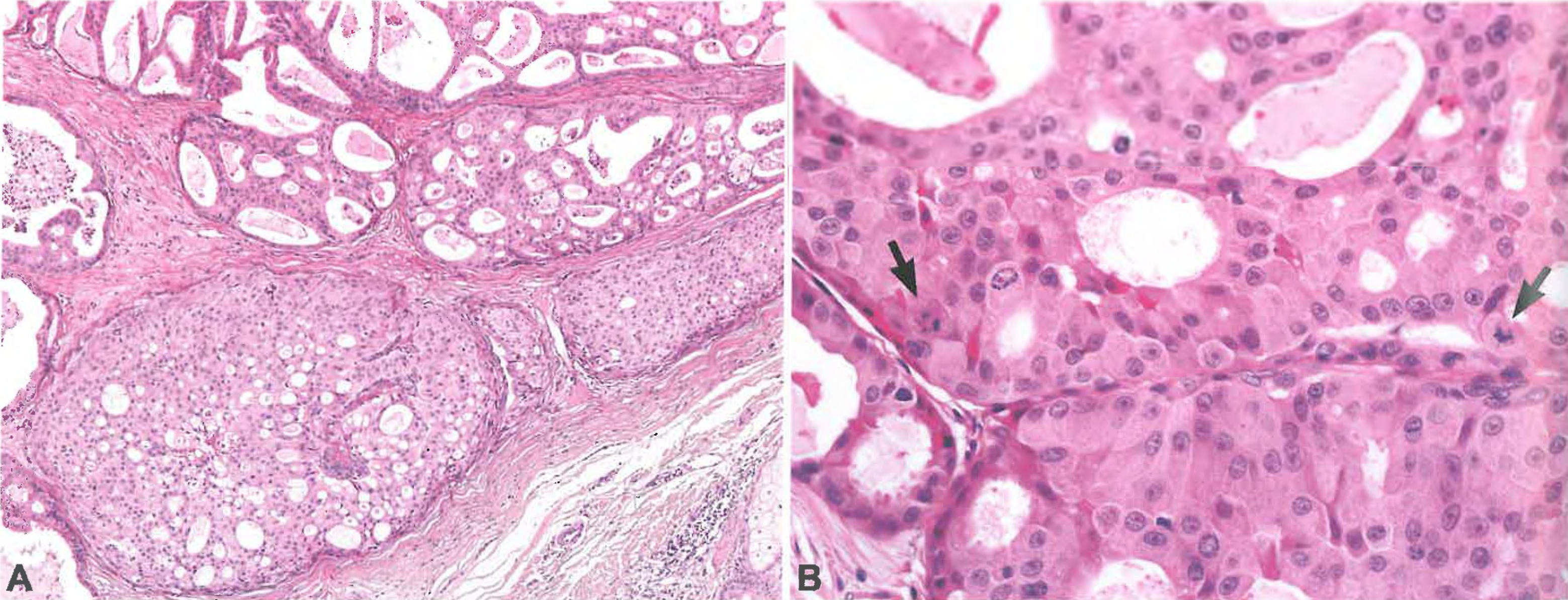
图3.24大汗腺癌。图A和B,这例肿瘤的一部分为导管原位癌;呈筛状,非典型上皮细胞显示异常核分裂象(箭头),周围的基底细胞/肌上皮细胞是完整的。局部顶泌分泌明显。
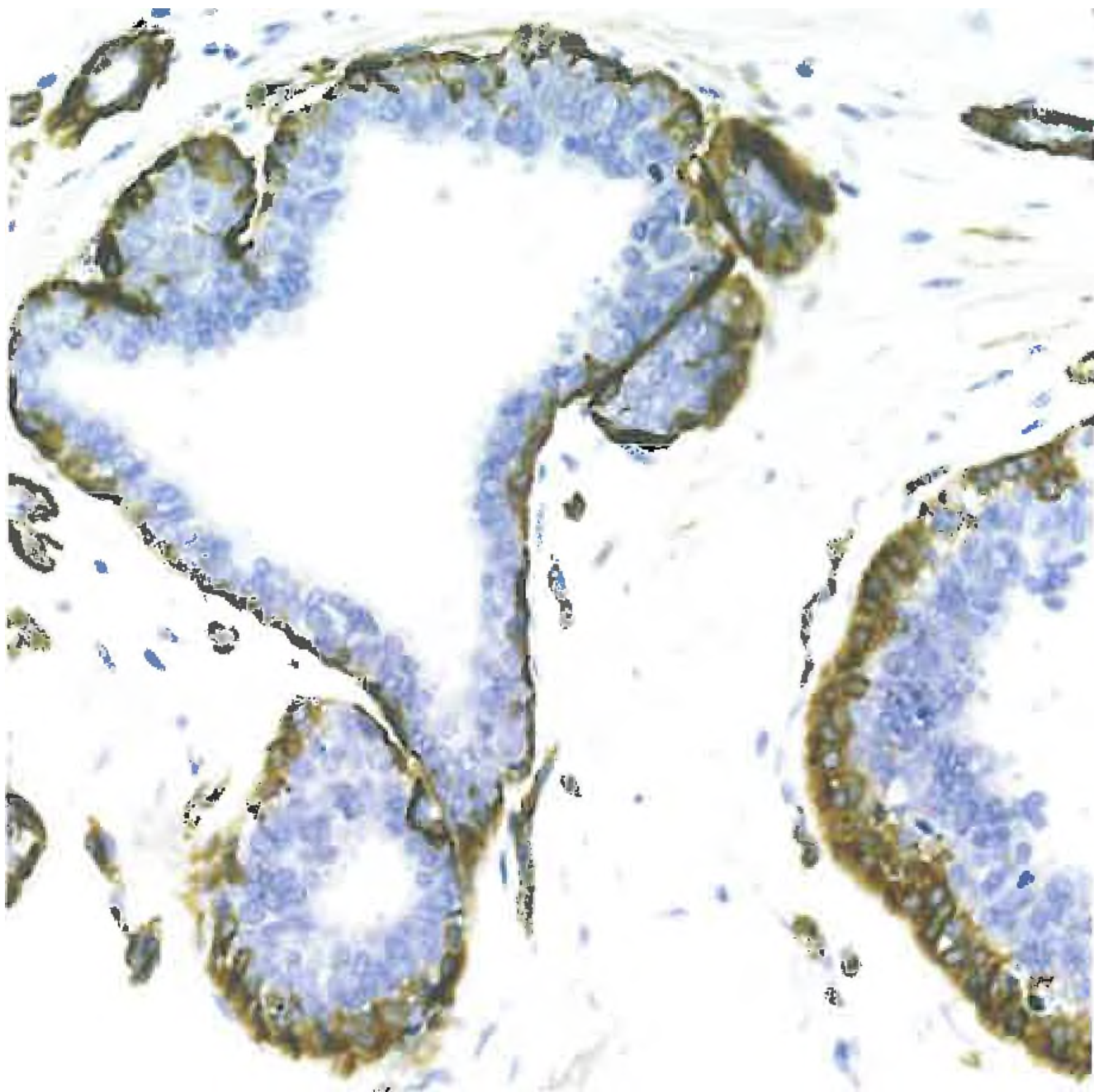
图3.25大汗腺癌的原位成分。SMA染色显示非典型腺体周围的肌上皮细胞层。
内容来自2018年皮肤肿瘤WHO分类,仅供学习交流,不得用于其他任何途径。如有侵权,请联系删除。
















共0条评论