编译整理:强子
肝脏肉芽肿-(一)形态学概述
肝脏肉芽肿(三)非感染性病变
如前所述,肝脏感染性肉芽肿的病因很多,如细菌、真菌、寄生虫、病毒感染等,均可在肝脏导致肉芽肿性病变。本文为根据密歇根大学病理专家Choi及Lamps在《Surgical Pathology Clinics》杂志针对肝脏感染性肉芽肿相关问题发表的综述编译文章第二部分。
细菌感染
多种分枝杆菌感染可导致肉芽肿性病变,如结核分枝杆菌、麻风杆菌、鸟胞内分枝杆菌(Mycobacterium avium-intracellulare,MAI)。结核分枝杆菌累及肝脏者,大部分为粟粒性结核血源性播散所致,因此肝脏结核多与肺结核有关。其症状和体征有发热、腹痛、肝肿大、血清肝功能相关酶升高。组织学这类肉芽肿为上皮样肉芽肿,常伴干酪样坏死及巨细胞。需抗酸染色才可见到结核杆菌,但敏感性较差;可考虑进行微生物培养和PCR检测。
麻风杆菌为麻风的病原体,这是一种生长缓慢、绝对细胞内寄生的病原体,主要累及皮肤、周围神经。结核样型麻风患者约20%具有肝脏感染,瘤型麻风患者60%以上具有肝脏感染。瘤型麻风的肉芽肿一般为泡沫样组织细胞构成,肝小叶及汇管区散在大量抗酸染色阳性细胞(麻风细胞)。结核样型麻风的肉芽肿多为散在、非干酪样坏死性上皮性肉芽肿,伴巨细胞及极少数病原体。除抗酸染色外,还可通过PCR进行病原学检测。患者感染麻风杆菌的危险因素为与麻风患者密切接触,在美国南部则主要为和九带犰狳密切接触。
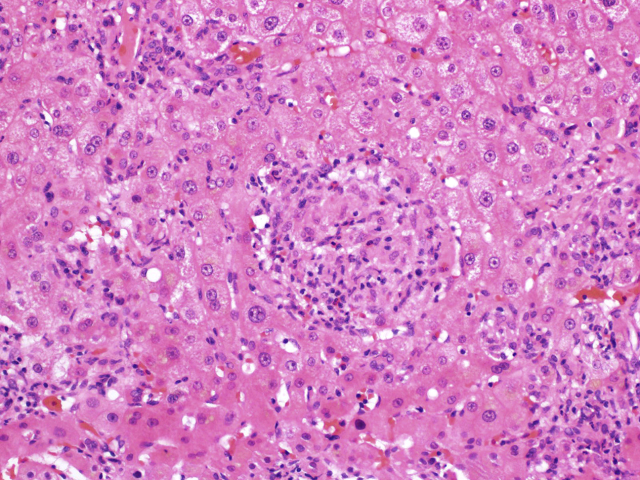
图9. 结核样型麻风中散在的上皮样肉芽肿。
鸟胞内分枝杆菌感染主要见于获得性免疫缺陷综合征(Acquired Immune Deficiency Syndrome,AIDS)患者。肝脏病变可能是播散性病变的累及。免疫抑制患者中的肉芽肿一般为发生于小叶及汇管区、由泡沫样巨噬细胞构成,抗酸染色可见大量阳性病原体。也可存在伴极少许病原体的上皮样肉芽肿,尤其免疫功能正常患者。微生物培养及PCR有助于明确诊断。
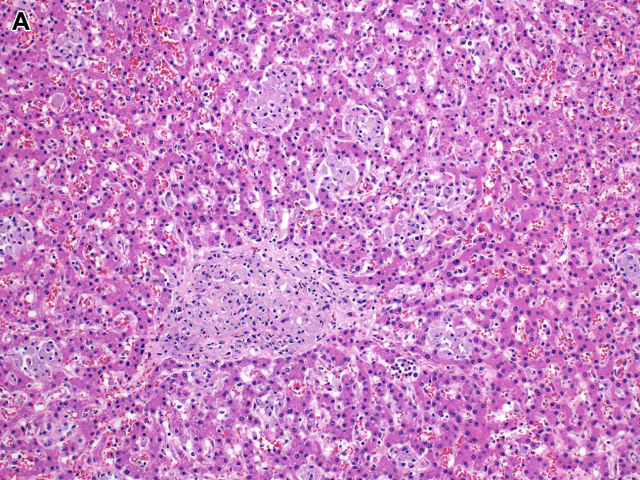
图10:鸟胞内分枝杆菌感染,可见泡沫样组织细胞聚集。
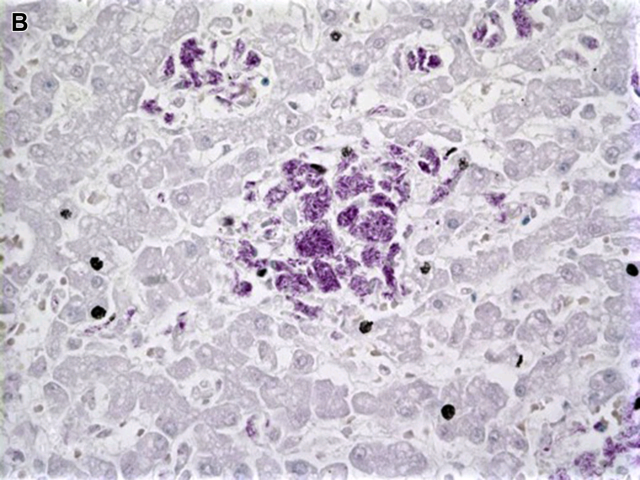
图11:图9中病例抗酸染色,泡沫样组织细胞中可见大量病原体。
Whipple病是由杆菌-Tropherymawhipplei所致(原文表明该病菌为革兰氏染色阳性(Gram-positive),但文献中大多注明为革兰氏染色阴性)。该病主要发生于中年、白人男性,常见症状有体重减轻、慢性腹泻、腹痛、关节症状等。肝脏受累并不常见,但可见于多器官病变时。组织学上主要为汇管区泡沫样组织细胞、或肝窦内Kupffer细胞聚集;PAS-D染色阳性;HE染色巨噬细胞胞质中可见青灰色物质。也曾有报道称Whipple病患者肝脏可出现上皮样非干酪样坏死性肉芽肿,部分作者称其为肉瘤样(sarcoidlike),且无PAS阳性物质。该病原体抗酸染色阴性,因此可通过抗酸染色来和鸟胞内分枝杆菌鉴别;也可通过PCR确诊,免疫组化及电镜均可查见病原体。
大部分猫抓病病例均为汉赛巴通体(Bartonella henselae)所致。受累者多为免疫正常者,临床表现为被抓处周围皮肤及淋巴结的局灶性病变。少数病例可有肝脏及其他内脏器官的受累,且这部分患者常并无被抓处周围皮肤的特征性斑块、无周围淋巴结肿大,而代之以发热、腹痛、体重减轻、肝脏多发病灶、腹部淋巴结肿大。猫抓病特征性的肉芽肿性病变呈独特的分带状,中央为星状微脓肿,周围为栅栏状肉芽肿性炎,最外层为一圈纤维层。同一切片中可见不同时间段的病变状态:早期为特征性的星状微脓肿,病变时间较长时仅有纤维化及中央肉芽组织。临床有与猫密切接触史,特殊染色,免疫组化,分子检测,血清学检测等,均可协助做出诊断。
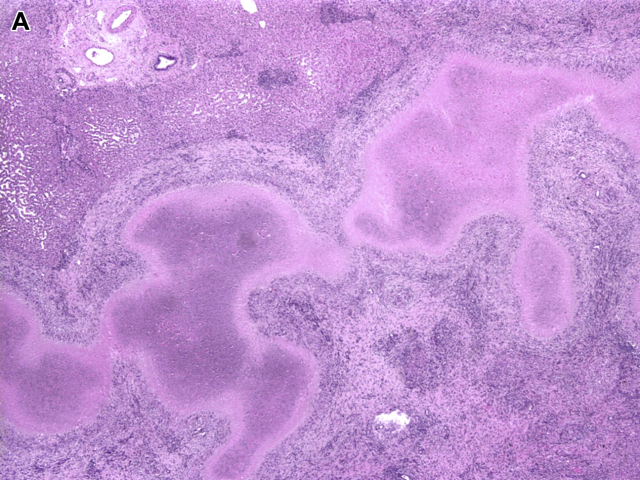
图12. 猫抓病的典型表现:中央为特征性的星状微脓肿,周围围绕栅栏状排列的组织细胞,最外圈为纤维化。
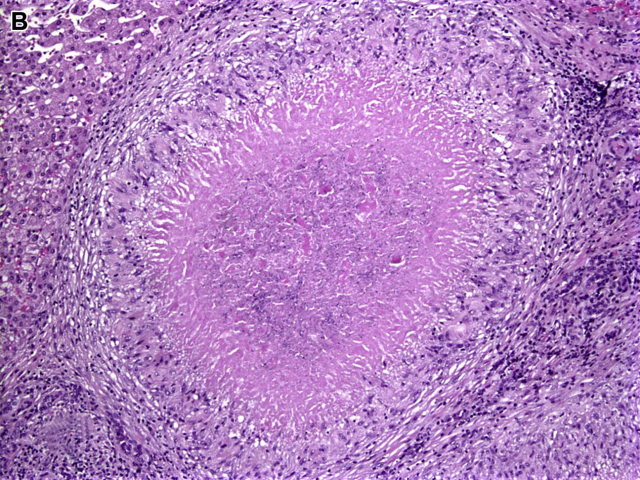
图13. 图12病例高倍观,分层状表现显著。
布鲁氏菌病是一种动物源性感染,病原体为细胞内革兰氏阴性菌,由已感染的家畜(如牛、羊)传播,或食入被污染的食物所致。其症状有发热、乏力、头疼、关节痛,也可出现肝脾肿大、淋巴结肿大。肝脏常见受累。镜下最常见表现为非特异性反应性肝炎,也可出现肉芽肿性病变。这种情况下的肉芽肿一般为非干酪样坏死、上皮样肉芽肿,有时混有淋巴细胞及巨细胞,也可表现的较小或不完全。特殊染色很难发现病原体,微生物培养中也很难生长。临床有相关动物接触史、血清学检测有助于明确诊断。
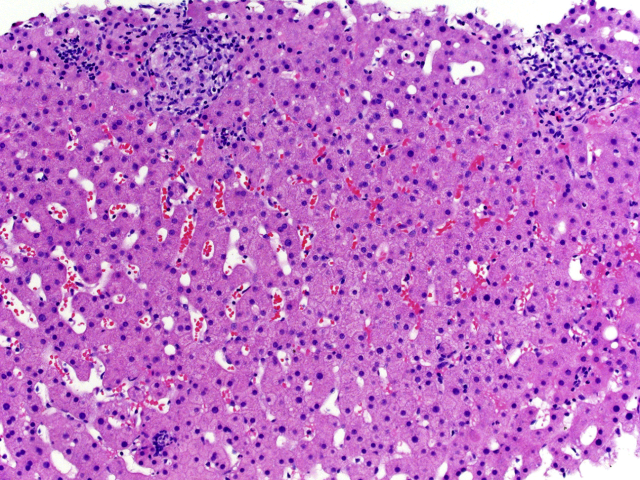
图14. 布鲁氏菌病肝脏活检,可见小的上皮样肉芽肿,背景为散在的小叶炎症及肝细胞反应性改变,混有淋巴细胞浸润。
贝氏柯克斯体(Coxiella burnetii)是Q热的感染源。以往认为纤维环肉芽肿与Q热有相关性,但Q热所致肉芽肿的形态一般介于纤维环肉芽肿与上皮样肉芽肿之间。血清学检查及PCR有助于明确诊断。
土拉热弗朗西丝菌(Francisella tularensis)是野兔热的感染源,该病虽然罕见但却可能致命,主要在北美多地流行。该病原菌具有高度传染性,人类患病是由于直接接触受感染的动物(啮齿类动物、野兔)及节肢动物叮咬。播散型病变患者常有肝脏受累,其症状包括肝脏肿大、转氨酶升高。镜下为典型的化脓性微脓肿,周围偶有巨噬细胞,随着病程进展会表现为更显著的肉芽肿。周围淋巴结的病变也可出现境界清洗的皮质坏死。特殊染色很难发现病原体,血清学检测、PCR、微生物培养可有助于明确诊断。
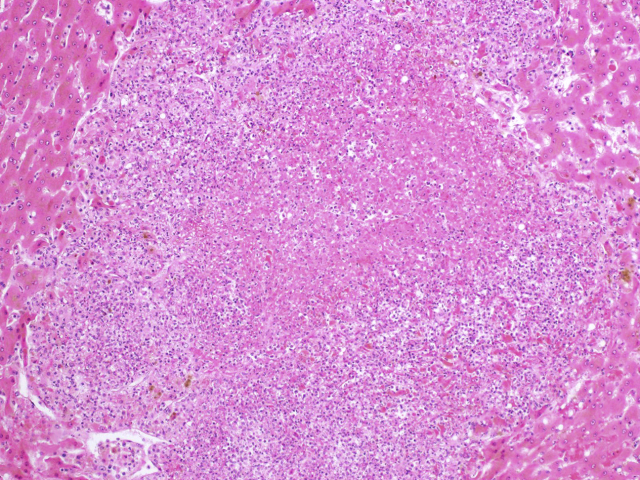
图15. 兔热病一例,镜下表现为中央化脓性微脓肿,周围为肉芽肿性炎。
真菌感染
肝脏真菌感染一般见于免疫受损患者的播散性病变。如肝脏受累则可出现肝脏肿大、腹痛、转氨酶升高、胆红素升高。HE染色切片中有时即可见真菌,但特殊染色如六铵银染色、PAS染色有助于明确诊断。尽管组织学切片中的真菌形态学可提示具体分类,但微生物相关检测如培养、分子检测可更加精准、可靠的做出鉴别,这对治疗是有价值的。
念珠菌性肝炎常表现为伴化脓性炎症的肉芽肿,周围为栅栏状分布的组织细胞及淋巴细胞,可类似猫抓病所致的肉芽肿。肉芽肿的大小不一,有时中央可见干酪样坏死,也可有巨细胞。六铵银染色、PAS染色可用于显示其中的念珠菌。
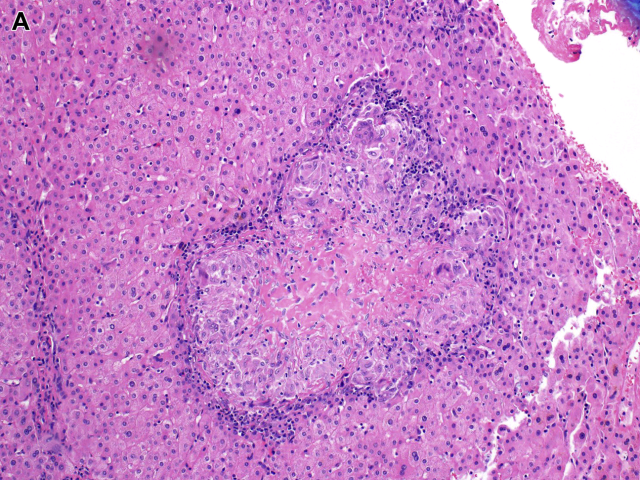
图16. 肝脏念珠菌感染所致中央坏死性肉芽肿,周围伴少许多核巨细胞。

图17. 图16中病例GMS染色,可见病原体。
肝脏组织胞浆菌病常表现为汇管区淋巴细胞、组织细胞浸润,肝窦处Kupffer细胞增生,汇管区及肝窦内巨噬细胞中可见病原体。散在肉芽肿及巨细胞并不常见。
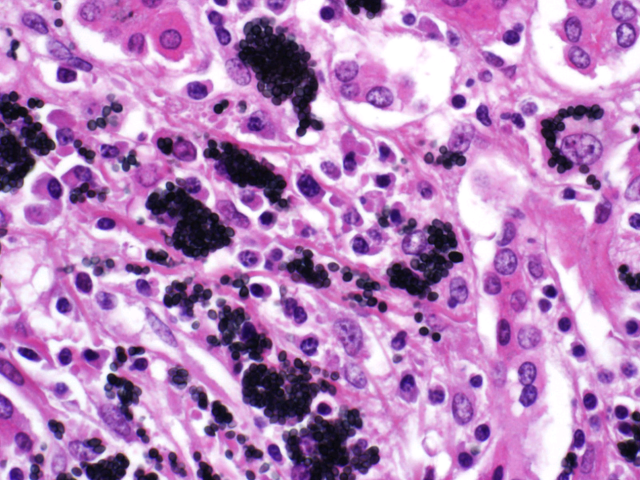
图18. 肝脏组织胞浆菌病汇管区可见淋巴细胞、组织细胞反应,六铵银染色可见巨噬细胞内的组织胞浆菌。
隐球菌(cryptococcus)感染所致组织学改变会因宿主的免疫状态不一而不同,在免疫功能正常患者可表现为化脓性肉芽肿与坏死性肉芽肿混合的炎症,在免疫受损患者则可表现为基本无炎症细胞反应;也可出现纯粹的肉芽肿性炎症。黏蛋白卡红染色可显示隐球菌的荚膜,但某些类型荚膜并不着色或仅局灶着色。这类病例中可进行六铵银染色或Fontana-Masson 染色。
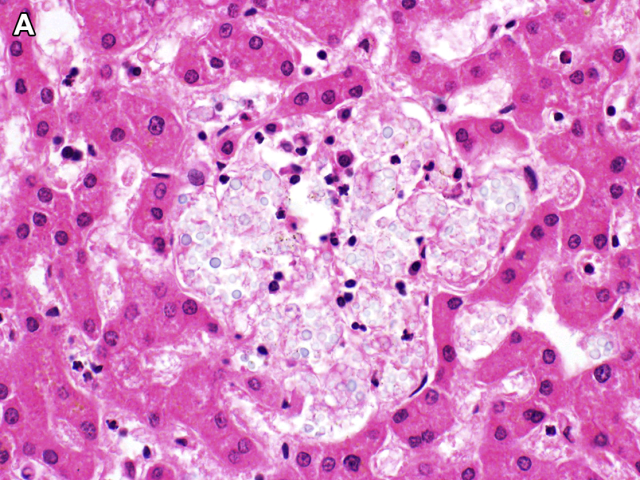
图19. 一例AIDS患者的隐球菌感染,炎症细胞反应轻微。
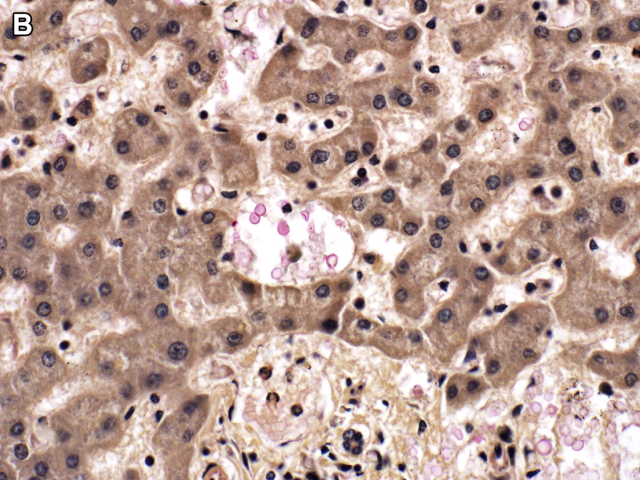
图20. 图19病例黏蛋白卡红染色,可见隐球菌荚膜。
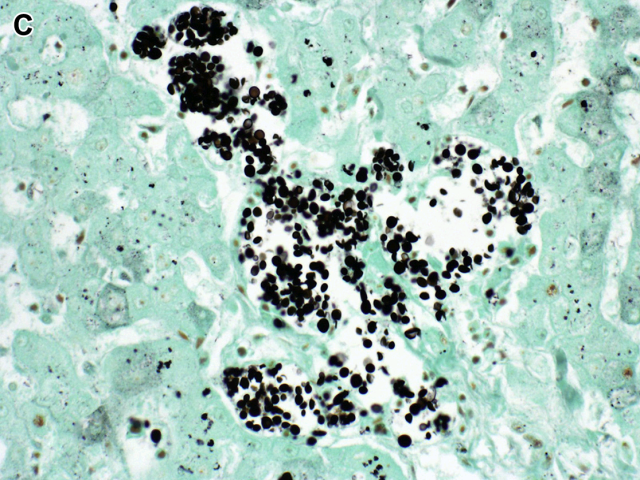
图21. 图19病例GMS染色,可见大小不一的隐球菌。这一染色对于黏液缺失的病例尤其有帮助。
寄生虫感染
肝脏寄生虫感染绝大部分为血吸虫。血吸虫一般多见于肠系膜静脉及门静脉,在该处交配后产生数以千计的虫卵,部分虫卵停留在患者体内并导致炎症反应,进而在肝脏形成纤维化及梗阻性病变。患者可表现为门静脉高压症状,如上消化道出血。大体上肝脏可增大、结节状,表现为干线型(pipe stem)纤维化或称之为Symmers纤维化。组织学上一般为虫卵所致肉芽肿性炎,导致汇管区进行性、致密纤维化。病变进展期一般较难发现虫卵,大多最终会表现为钙化。成虫血红蛋白分解产生的血吸虫碎片可表现为肉芽肿及Kupffer细胞中的棕色颗粒。组织、粪便中查见虫卵,血清学检查、PCR检查等有助于明确诊断。
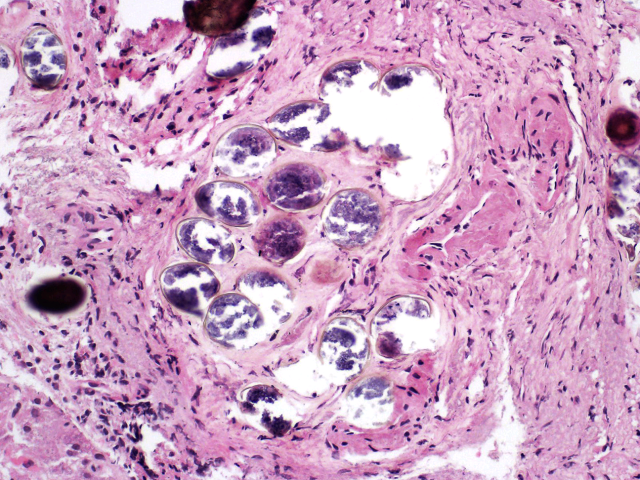
图22. 慢性血吸虫病伴汇管区致密纤维化,可见钙化的血吸虫虫卵。
内脏利什曼病多发生于艾滋病患者。镜下一般为吞噬病原体的Kupffer细胞过度增生,可聚集在一起,也可形成疏松肉芽肿,纤维环肉芽肿及上皮样肉芽肿也有报道。
蛲虫也是一种人体常见寄生虫,罕见情况下也可导致肝脏肉芽肿,镜下肉芽肿表现为周围伴炎症细胞的透明样结节,中央伴坏死,有时可见虫体及虫卵残余。
病毒感染
病毒感染并不常见肉芽肿形成。EB病毒肝炎时的典型形态表现为淋巴细胞呈单行列兵样在肝窦内弥漫浸润;也可表现为Kupffer细胞呈小簇状、散在非干酪样肉芽肿、或纤维环肉芽肿。肝脏巨细胞病毒感染也可形成类似的纤维环肉芽肿及上皮样肉芽肿。上皮样肉芽肿还可发生于慢性乙肝、丙肝。
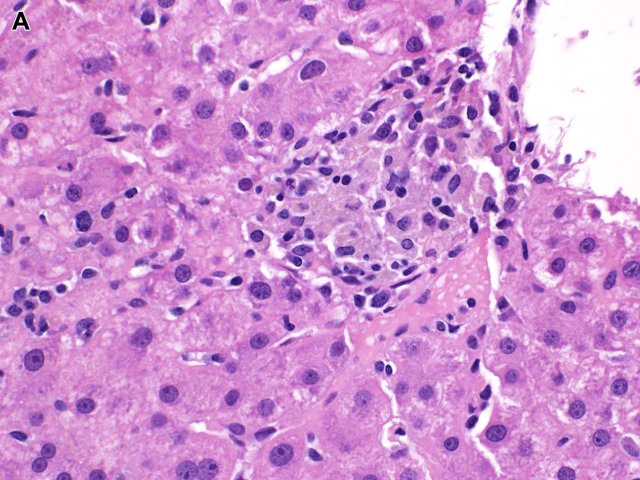
图23. 巨细胞病毒性肝炎,伴极少许上皮样肉芽肿。
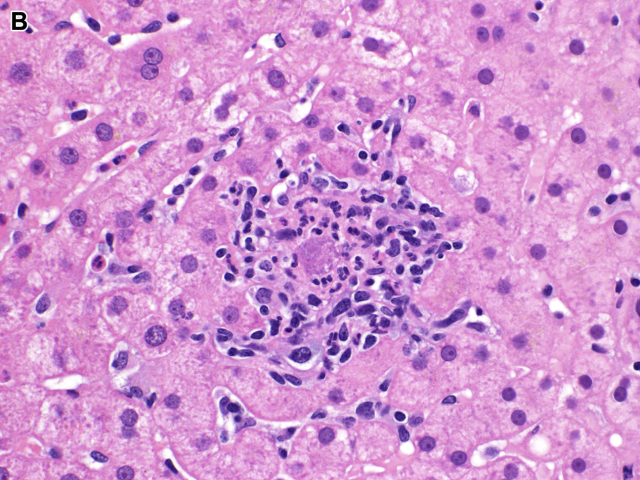
图24. 巨细胞病毒性感染,图片中央可见一个含有病毒包涵体的细胞,周围为中性粒细胞(形成极微小的微脓肿)及淋巴细胞、组织细胞。
点击下载英文文献
参考文献
Choi EK.Granulomas in the Liver, with a Focus on Infectious Causes[J].Surgical pathology clinics,2018,11(2):231-250.
DOI:10.1016/j.path.2018.02.008





























共0条评论