作者:
梅开勇,郝卓芳(广州医学院第二附属医院病理科,广州)叶子茵,林汉良(中山大学附属第一医院病理科,广州)林素暇( 中山大学附属肿瘤医院病理科,广州)苏祖兰( 中山大学附属第三医院病理科,广州)
【摘要】
目的:探讨套细胞淋巴瘤(MCL)临床病理特征及免疫表型特点,旨在提高对其的认识。
方法:回顾性分析2000-01-2011-12间广州医学院第二附属医院、中山大学附属第一、三医院和肿瘤医院诊断的MCLl26例,分析其临床病理特点。采用EnVision法对11种抗原标记物进行检测。
结果:MCL共126例,男性95例,女性31例,男女之比为3.06:1,中位年龄53岁(34~80岁)。发病部位以淋巴结最多(80例),结外以胃肠道(20例)及扁桃体多见(12例)。临床分期为Ⅱ期2例,Ⅲ期58例,Ⅳ期66例。从组织结构上看,套区型3例,结节型5例,弥漫型118例。从细胞形态上看,经典型114例,小细胞型4例,多形性3例,单核样B细胞型2例,母细胞样变异型2例,伴浆细胞样分化型l例。免疫组化显示B细胞抗原(+),并且以CD5、cyclinDl和SOX11(+)为特征。结论:MCL以中老年男性多见,大多数发生于淋巴结内,临床分期高、预后差,组织形态学及免疫组化对诊断MCL具有重要价值。
套细胞淋巴瘤(mantle cell lymphoma,MCL)是一类比较少见的B细胞侵袭性非霍奇金淋巴瘤。以男性发病为主,预后差,中位生存期3年左右。主要由小到中等大B淋巴细胞组成,是小B淋巴细胞恶性淋巴瘤的一种。MCL的诊断以及与其他小B淋巴细胞恶性淋巴瘤的鉴别诊断,一直是病理诊断工作的难点,误诊率非常高。现回顾性分析11年来广州4所医院病理科诊断的MCL126例,分析其组织病理形态、免疫表型特点,以提高对此类型淋巴瘤的认识。
1、材料与方法
1.1 临床资料收集2000-01-2010-12间广州医学院第二附属医院、中山大学附属第一、三医院和肿瘤医院病理科诊断为MCL的临床资料以及病理科存档的组织蜡块。
1.2 方法所有标本经4%甲醛固定,常规石蜡切片,HE染色,光镜观察。免疫组化采用EnVision二步法所用抗体CD20(1:100),CD79a、CD45RO和CD3(均为1:200),eyclinDl和CD5(均为1:50),CDl0和CD23(均为1:40),bcl-2和SOXll(均为1:50),Ki-67(1:200)均购自福州迈新生物技术开发有限公司。切片常规脱蜡至水,EDTA缓冲液(pH8.0)高压修复,DAB显色,与HE切片对照观察。
2、结果
MCL共计126例,男性95例,女性31例,男女之比为3.06:1,中位年龄53岁(34~80岁),病程2~16个月。发病部位以淋巴结最多见,共80例,胃肠道20例,扁桃体12例,骨及脊髓4例,呼吸道、皮肤及下肢软组织各2例,大脑、盆腔、胸部及眼眶各1例。临床分期:Ⅱ期2例,Ⅲ期58例,Ⅳ期66例。
2.1 病理组织学特点本组126例MCL中,3例呈套区分布生长,表现为肿瘤性套细胞围绕正常生发中心,套区明显增宽,细胞层次增多,肿瘤性套细胞由小至中等大淋巴细胞组成,核不规则,有的有小核仁,胞质少。5例呈结节状生长(图1),表现为肿瘤性套细胞侵入生发中心,使生发中心消失,形似滤泡性淋巴瘤的滤泡结节,结节由单一的小至中等大淋巴细胞组成。118例呈弥漫性生长(图2),表现为淋巴结由单一弥漫的小至中等大淋巴细胞替代,结节消失,胞质稍多而淡染,核较圆。从细胞形态上区分,114例为经典型,瘤细胞由单一的小或中等大小的细胞组成,细胞核有一定的不规则性(锯齿状或成角),染色质中等致密,核仁不明显,胞质稀少,形态上类似中心细胞,但中心母细胞缺如,核分裂象少见。4例为小细胞型,瘤细胞由单一弥漫的小细胞构成,胞质稀少,核仁不明显,染色质中等致密,似小淋巴细胞性淋巴瘤/慢性淋巴细胞白血病,但缺乏副免疫母细胞及假增殖中心(假生发中心)。3例为多形性,瘤细胞异型性明显,体积稍大,可见中心细胞样细胞及中心母细胞样细胞,核仁明显,核分裂易见,类似于弥漫性大B细胞淋巴瘤。2例为单核样B细胞型,瘤细胞类似单核样B细胞,胞质稍多而淡染或透明,核较圆。2例为母细胞样变异型,瘤细胞增大,弥漫性浸润,有小核仁,核分裂明显增多,似淋巴母细胞性淋巴瘤。1例伴浆细胞样分化,部分瘤细胞胞质稍多,嗜碱性,核偏位,似浆细胞。发生于胃肠道及扁桃体等其他部位瘤细胞形态与上述描述一致,无淋巴上皮病变(图3~5)。
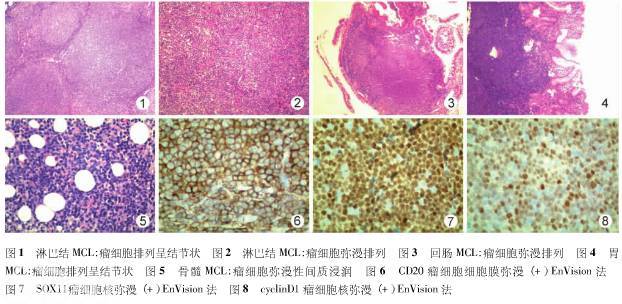
2.2 免疫组化 126例MCL中CD5、CD20(图6)、CD79a、bcl-2和SOXll(图7)均(+),123例cyclinDl也均(+)(图8),CIM5RO、CD3、CDl0和CD23均(-)。Ki-67增殖指数为20%~50%。
3、讨论
MCL在2001年及2008年版WHO淋巴造血系统肿瘤分类中均被归为侵袭性淋巴瘤,属中至高度恶性淋巴瘤,就诊时常为Ⅲ期或Ⅳ期,对传统的化疗药物(CHOP方案)不敏感,中位生存期为3~4年,完全缓解的病例占6%~35%,很少有病例能获得长时间的缓解,易复发。该病好发于老年男性,平均发病年龄为60岁。淋巴结是最常受累的部位,消化道及Waldeyers环是结外的好发部位,累及胃肠道时常形成特征性的多发性淋巴瘤样息肉病。本组77例累及淋巴结,胃肠道20例,扁桃体12例,其他部位17例。其中1例发生于胃窦部并不表现为淋巴瘤样息肉病,而是溃疡型肿物,镜下形态亦较为特殊,呈结节状生长,伴边缘区分化,生长方式类似滤泡性淋巴瘤,细胞形态与黏膜相关淋巴组织淋巴瘤一致。
一般认为MCL起源于滤泡套内层中未受抗原刺激的周围性B细胞性淋巴瘤,近年来通过分子遗传学检测发现,20%~35%病例存在VH4-34和VH3-21基因重排,表明MCL存在免疫球蛋白基因的体细胞高突变,提示这部分病例来源于滤泡生发中心内的特异性B细胞亚群。病理形态上瘤细胞由小至中等大小的淋巴细胞构成,瘤细胞形态较单一,胞质少,核轻度不规则,核仁不明显,可见核分裂。发生于淋巴结者瘤细胞呈3种生长模式,即套区型、结节型及弥漫型。①套区型:表现为淋巴结套区增宽,生发中心缩小,淋巴窦可残留,此型主要与老年人的淋巴结和Castleman病鉴别。②结节型:表现为瘤细胞呈模糊的结节状生长,类似滤泡性淋巴瘤,但两者临床行为完全不同,因此必须加以鉴别,后者结节较明显,呈背靠背,结节大小相对一致,免疫组化CDl0阳性、CD5和cyclinDl阴性可资鉴别。③弥漫型:最常见。瘤细胞弥漫排列,可见残留的生发中心或未见生发中心,瘤细胞大多数为经典型MCL的形态,瘤细胞形态较单一,小至中等大小,胞质少,核轻度不规则,核仁不明显,可见核分裂。从细胞形态上看经典型最多见,少数病例可呈小细胞型,主要应与小淋巴细胞淋巴瘤鉴别,后者常见由小淋巴细胞、副免疫母细胞构成的增殖中心或假生发中心,低倍镜下呈淡染、模糊的结节样结构,免疫组化CD5和CD23阳性而cyclinDl阴性。部分瘤细胞可呈单核样B细胞,表现为瘤细胞胞质淡染或透明,似单核细胞样,因此要与边缘区淋巴瘤鉴别,通过免疫组化CD5及cyclinDl染色可明确诊断。少数患者瘤细胞类似淋巴母细胞、染色质分散,核分裂易见,一般20-30个/HPF,必须与淋巴母细胞淋巴瘤鉴别,后者常发生儿童或年青人,常表现为纵隔肿块,起病迅速,病变进展快,瘤细胞常表达CD3及TdT,而CD5及cyclinDl常阴性可鉴别。部分瘤细胞为多形性,异型性明显,染色质粗,核仁明显,核分裂易见,类似弥漫大B细胞淋巴瘤,此类型必须在做免疫组化时加做CD5、cyclinDl才能明确诊断。个别瘤细胞可伴浆细胞样分化,须与淋巴浆细胞淋巴瘤鉴别,后者临床上患者常伴有肝、脾肿大,血液内免疫球蛋白异常升高,常出现B症状,免疫组化CD5及cyclinDl阴性。MCL除了赖以诊断的瘤细胞之外,瘤组织内常可见散在分布的滤泡树突细胞、无吞噬活性的反应性组织细胞以及小血管常发生玻璃样变性,观察到这些伴随性改变提示MCL的可能。
本组中有3例cyclinDl阴性,因组织形态上高度疑为MCL,加做SOXll免疫组化染色,结果阳性而得以确诊。但因SOXll为多克隆抗体,易出现非特异性背景,我们将常规在一抗前加H2O2改为DAB显色前加H2O2,取得了较好的染色效果。目前认为SOX11为MCL较特异的免疫标记,尤其对cyclinDl阴性的MCL具有重要的诊断价值。Ki-67是反映肿瘤细胞增殖的标志物,可作为判断预后的独立因素,本组资料发现在经典MCL中表达较低20%~30%,而在母细胞变异型及多形性中则高达50%左右,提示母细胞变异型及多形性MCL预后不良。
MCL表达全B细胞性抗原,以CD5、cyclinDl和SOX11阳性为特征,CD10和CD23阴性。而B细胞性小淋巴细胞淋巴瘤为CD5和CD23阳性,CD10、cyclinDl和SOXll阴性;滤泡性淋巴瘤CDl0阳性,CD5、CD23阴性;淋巴浆细胞淋巴瘤及边缘区淋巴瘤CD5、CD10、CD23和cyclinD1均阴性。cyclinD1因在少数毛细胞白血病、浆细胞瘤及B细胞性小淋巴细胞淋巴瘤亦阳性而使得诊断MCL更为困难,此时SOX11仍具有诊断和鉴别诊断的重要作用,文献报道有个别Burkitt淋巴瘤、经典型霍奇金淋巴瘤、T淋巴母细胞性淋巴瘤病/白血病、T幼淋巴细胞性白血病SOX11阳性,其他类型淋巴瘤均为阴性。因>95%的MCL存在t(1l;14)(q32;q21)染色体易位,少数患者需结合FISH检测结果明确诊断。
最近文献报道原位套细胞淋巴瘤的概念,这一特殊类型淋巴瘤瘤细胞仅位于套区,易发展为临床上明显的淋巴瘤表现,此时淋巴结被瘤细胞完全替代,套区散在cyclinD1阳性的瘤细胞存在t(11;14)(q13,q32)遗传学改变,而套区外的淋巴细胞则不存在这一分子遗传学改变。本组资料中未见此类型,可能是对此型淋巴瘤认识不足的缘故。
MCL诊断较为困难,与它的形态特殊、多变,容易误诊为其他淋巴瘤有关。但正确诊断MCL,可使患者得到更有效的治疗方案,所以明确MCL与其他淋巴瘤的鉴别诊断很重要。在实际工作中,我们发现在取材、组织固定及HE染色制片质量好的前提下,光镜下形态学即可作出初步诊断,但在组织处理不当或切片质量欠佳时,MCL与其他小B细胞性淋巴瘤在形态上非常类似,单靠形态学诊断MCL十分困难,必需要与免疫组化检测及其他辅助检测(如FISH或PCR等分子遗传学检测)结合起来方能明确诊断。
MCL与小淋巴细胞性淋巴瘤/慢性淋巴细胞性白血病、边缘区淋巴瘤/黏膜相关性淋巴组织淋巴瘤、滤泡性淋巴瘤及淋巴浆细胞性淋巴瘤在细胞形态学上均属小B细胞性淋巴瘤,但它们的临床行为、治疗方案及预后各异,尤以MCL预后最差,因此对MCL进行诊断和鉴别诊断十分必要,免疫组化的正确应用可以起到关键作用。正确诊断MCL可以采取更合理、有效的治疗,以提高疗效、改善预后,临床医师和病理医师应共同提高对MCL的认识。














共0条评论