罗博士病理工作室
在国内66天病理考察期间,亲朋好友要求我做些义务病理诊断和咨询。作为从事病理和临检的医生,受人之请,当义不容辞,哪敢拒绝。所以,沿途做了一些细针穿刺,细胞病理诊断,外科病理诊断和咨询,以及与神经科学有关的医学咨询。其中有些病理诊断和咨询案例,改变了对病人不合适的,乃至严重影响病人生存和生活质量的重大手术和治疗方案。这些病人因为我的诊断和建议,得到了适当的手术和治疗,令我欣慰。作为医者,病人能够获得满意的医疗效果,我们便心满意足。 这些典型病例,无论在病理诊断上、病人的手术、临床处理和治疗上均有可借鉴之处。也让我深深地体会到:“病理医生是医生的医生” 不是空洞的,它处处可以体现在病理诊断、病理/检验报告和病理及临检医生的专业服务中。如果病理和临检医生能够更多更好地帮助临床医生的和病人,在中国是会很受欢迎的。在此我将一些病例以“病案展示、 问题与思考、会诊与咨询和专业点评”的方式,逐一系列分享,以飨年轻病理和临床工作者。
病例1: 直肠肿瘤-应做何种手术?
病案展示:
从美国出发考察前不久,接到一位多年未见老朋友的电话。他说其姐最近查出直肠肿物、怀疑癌变,国内手术方案不一致。要求我会诊咨询,拿拿主意。
六十三岁女性主诉便秘和排便不适,在当地中心医院结肠镜检发现两枚直肠赘生物(见肠镜报告,图1)。 大赘生物描述为2.5x1.3 CM,距肛门约5CM。活检诊断为 “绒毛管状腺瘤伴腺上皮高级别上皮内瘤变,局灶不除外癌变“(见图2)。病人送到某总医院,由外科医生做肿瘤切除。手术外科医生说 “肿瘤已经被完全切除”。术后该院病理报告描述 “收到绿豆大灰色组织一块”,病理诊断为 “(肛门)高度怀疑绒毛管状腺瘤癌变,建议到上级医院会诊”(见图3)。 看到病理报告,家属带着复制的两张病理切片,找熟人在某大学附属医院会诊。病理主任看片后,口头诊断为癌症。并告诉病人,应该住院做大手术,需要切除肛门(非正式会诊,未见病理报告)。
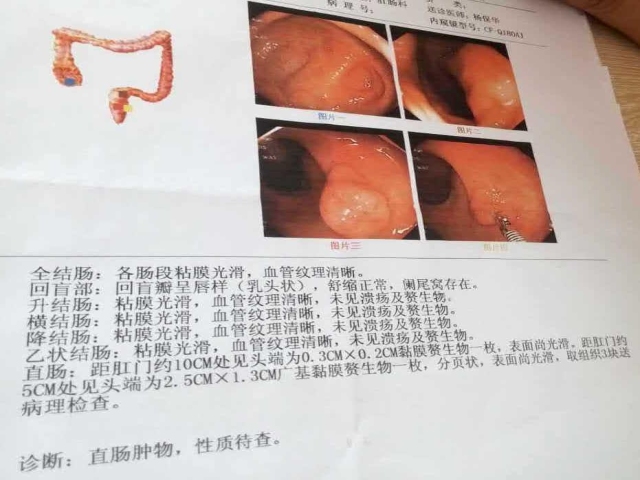
图1: 结肠镜检报告

图2: 直肠肿瘤活检病理报告
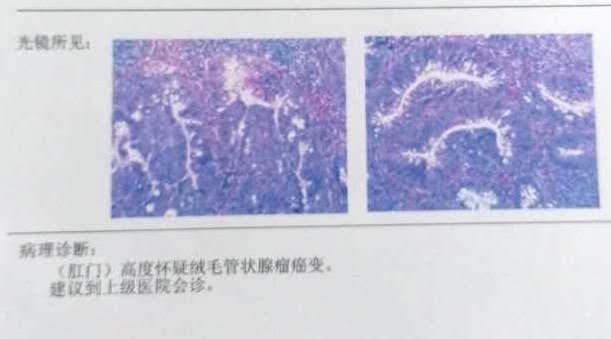
图3: 直肠肿瘤切除病理报告
问题与思考:
1)作为病理会诊医生,您如何处理此病例? 您的诊断是什么?请思考上面的诊断和诊断报告有问题吗?若有问题,您如何改进?
2)外科医生咨询您,病人到底应该做何种手术?您给何种建议。
病理会诊与咨询:
看到微信发来的上述报告,病变的显微镜照片模糊不清。其二、我不懂病理报告中的“癌变”为何意?是原位癌?浸润癌?还是其它?不敢贸然猜测。其三、外科医生所言“肿瘤已经完全切除”不可采信,因为2.5x1.3CM的肿瘤,术后只收到“绿豆大”组织一块。因此,建议朋友将病理切片寄来美国会诊。几天后收到两张病理切片,我的诊断和咨询意见如下(见图4)。
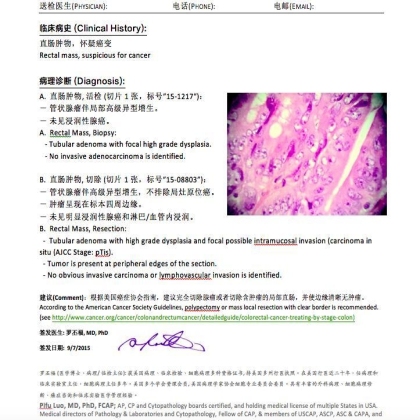
图4:病理会诊报告和建议
收到我的会诊报告后,朋友问我是否需要切除肛门?我告诉他,应该保肛,以提高病人的生活质量。但应该视肿瘤的临床表现而定,如肿瘤到底有多大,离肛门齿状线多远等。应该做进一步检查,由有经验的肛肠外科医生决定。朋友接着问:“国内哪家医院保肛手术做得好?” 我哪里知道。朋友求我帮他,推荐他到西安唐都医院普外科。普外主任看了我的会诊和咨询报告,做了进一步检查,完全同意我的意见和建议。在我回到国内的第二周,病人做了肿瘤局部切除保肛手术。最近随访,病人恢复很好,排便和生活正常。
专业点评:
1)病理诊断和诊断报告的准确性和完整性。正确的诊断指导正确的治疗,标准诊断指导标准治疗。病理诊断的准确性和完整性是病理诊断报告最基本的要素。病理报告要能够起到指导临床医疗的作用。
上面病理报告中提到的“癌变”和“怀疑癌变”,是不准确的病理诊断术语,建议此类的术语不要在病理诊断中出现。“癌变”一词,不但病人看不懂,临床医生看不懂,连病理医生也看不懂。什么是“癌变”?就本病例来说,它到底原位癌?浸润癌? 转移癌?还是谈“癌”色“变”? 我百度和Google了“癌变”的定义。结果显示如下:“癌变是民间通俗说法,具体情况分两种:第一种恶变:指良性肿瘤细胞转化为恶性肿瘤细胞的过程;第二种为癌变:指良性上皮肿瘤细胞转化为癌细胞的过程”。 “癌变” 翻译成英语为 “canceration” or “cancerogenesis”。 由此可见,癌变是一个过程,是一个不断变化和不确定的过程。而病理诊断和病理报告反映的是一个状态,即在肿瘤活检或者切除时的状态,是固定不变的。应该明白:在标准医疗中,肿瘤的手术和治疗是基于活检或者切除时的病理状态为依据的,而不是基于一种不确定或者变化的过程制订的。
因此,癌症病人的病理报告应该尽力做到诊断准确和标准,包括用词准确,病理分期分级准确。类似于“癌变”这种不确定的诊断,不但不能帮助准确的医疗,还可能导致不确定的手术或者治疗。在考察中我了解到:不确定的病理诊断时有出现,临床医生常常感到很无助。有趣的是,很多病人在百度和Google中查询“癌变”的确切意思,这提示了“癌变”一词在病理报告或者病历中被广泛应用。
病理报告的完整性也是不可缺少的。病理报告不但要包括完整的诊断,还要包括取材部位和取材方式(活检、部分切除、完全切除等)等其它部分。 若取材部位和取材方式有疑问,病理医生需要与临床医生核对和纠正。美国的临床医生会要求病理医生修改病理报告,更改这些看似不重要到误差。在上述病理报告2中(图3), 没有描述取材方式,且其取材部位(肛门)与报告1(直肠)也不一致。到底肿瘤是在直肠,还是在肛门?若是在肛门,真需要做切肛手术了。无怪乎某大学医院的病理主任告诉病人,应该做“切除肛门”的手术了。 其实只要我们稍稍留心,这些小毛病是很容易纠正的。
某总医院的外科医生声称 “肿瘤已经完全切除”。这种情况,病理医生很难与之争议的。在会诊中, 我报告 “肿瘤呈现在标本四周边缘”,客观地提示肿瘤并未完全切除。这也是病理报告完整性的体现。
2)病人应该做何种手术? 在标准医疗中,癌症病人的手术和治疗方案依赖于准确的病理诊断,分期和分级的。诊断、分期和分级的不同,手术方案也会不一样。
首先, 病人需要进一步手术。某总医院外科医生声称的 “肿瘤已经完全切除”是不可靠的。其一、 结肠镜下2.5x1.3CM的肿瘤,术后只收到“绿豆大”组织一块;其二、我在会诊报告中提到 “肿瘤呈现在切除标本的四周边缘”, 表明肿瘤依然残留在病人体内。
本病例诊断为“管状腺瘤伴高级别异型增生,充其量是原位癌(pTis)”,手术方案应该是粘膜下切除或者局部切除。若做肛门切除术, 病人需要造瘘排便,过度手术,没有必要。它将严重冲击病人的生活质量和社会形象。医疗的最高准则应该是以病人为中心。癌症病人的手术原则首先考虑对病人有利。在不影响病人生存的前提下,生活质量和病人的尊严应该得到充分保障。外科医生不应该只考虑手术的方便或者难易程度。此病人做了直肠局部切除和保肛手术,手术很成功,病人很满意。可见,正确和完整的病理诊断为病人的正确手术和治疗提供了可靠的依据。
半年前,另一位朋友咨询我。他的母亲直肠便血一年多,未引起重视,最后影像和病理诊断为晚期直肠癌(临床分期: III)。问我能否做保肛手术。看了影像、病理报告和病历,我告诉他:“你母亲的情况不宜做保肛手术,应该追求好的五年生存率”。他不甘心,联系到北京某知名医院,因为医生答应做保肛手术。入院后复查发现直肠癌已经穿透肠壁扩展至阴道(临床分期IIIC),保肛手术已经不可能。最后,病人不得不切除了直肠、肛门、阴道、子宫和卵巢等。在这种情况下,若要求保肛手术,不但癌肿切不干净,手术也很困难,病人的五年生存率会大打折扣。
3)病理诊断的差异性(Interobservers variability)。不难发现,此病人的直肠息肉在三个不同医院的诊断各不相同,凸显了不同医院之间在病理诊断上存在差异性。病理诊断的差异性会经常出现,这是质量管理的一个重要问题,留待以后专门讨论。如果病理医生之间和不同医院的病理科之间,在诊断上的差异很大,就会影响病人的手术或者治疗。 缩小病理诊断的差异应从病理医生的正规培训开始,并通过长期不懈的质量管理措施( intradepartmental peer review and interinstitutional peer review)、继续医学教育(continue medical education, CME)、专业学术会议(pathology conferences) 和水平测试(proficiency tests)实现。我国在这些方面刚刚起步,相信这一问题会得到逐步改善。为了减少因病理诊断差异所造成的损害和保障病人安全,在重大手术和治疗前,建议对病人的病理标本和诊断做必要的复诊(second opinion) 和核实。
但愿此病例能够起到举一反三、抛砖引玉的作用。 在日常病理诊断中,让我们多多思考,不断改进。多发以病人为中心,更多帮助临床同行的病理报告。发挥病理和检验医学在现代医学和精准医疗中应有的作用和积极作用。不到之处,欢迎拍砖献玉。
罗丕福 (医学博士、病理和临检主任): 获美国病理、临床检验、细胞病理多种资格证书。持美国多州行医执照,并行医近二十年。任美国病理和临床检验室主任、细胞病理主任多年。为美国多个病理和临检学会资深会员, 美国病理学家协会细胞专业委员会委员。具有丰富的外科病理、临床检验、细胞病理诊断、癌症咨询、病理和临检实验室管理经验。

















共0条评论