[导读] 译者:慧海拾穗
【前言】
Epstein–Barr病毒(EBV)是一种普遍存在的伽马疱疹病毒,具有双链DNA基因组。全世界95%以上的成年人感染过EBV。EBV相关淋巴增生性疾病,可分为反应性增生、B细胞肿瘤性增生(包括弥漫性大B细胞淋巴瘤、霍奇金淋巴瘤和浆细胞肿瘤等)、T/自然杀伤(NK)细胞肿瘤性增生和免疫缺陷相关淋巴组织增生性疾病。EBV的原发感染通常发生在儿童、青少年或年轻成人,可能无症状,也可能出现轻微、非特异性的病毒感染症状。然而,30%~50%的患者在最初感染期间发展为传染性单核细胞增多症(IM)综合征。IM的特征是发热、疲劳、不适、咽炎、肝脾肿大和淋巴结病。淋巴结病最常见于颈椎前部和后部,但可以看到全身受累。双侧扁桃体几乎总是增大,形态与淋巴结相似。IM通常是自限性的,但在免疫抑制患者中可能致命,导致暴发性多器官衰竭。
【组织形态学特征】
显微镜下,EBV淋巴结炎的特征性表现为明显的滤泡间扩张和不同程度的滤泡增生。尽管结节结构扭曲,但通常至少部分保留下来,尤其是在低倍显微镜下仔细观察。滤泡间区域包含混合的小淋巴细胞、中、大转化淋巴细胞、浆细胞样淋巴细胞、浆细胞、组织细胞、嗜酸性粒细胞和高内皮微静脉的增生。散在和小的免疫母细胞簇通常出现在扩张的副皮质区;细胞核圆形,空泡状,大核仁位于中央。免疫母细胞可能表现出高度非典型形态,尤其是在坏死区域周围,并且可能具有大的不规则或多叶细胞核,带有明显的嗜酸性核仁,与霍奇金淋巴瘤细胞非常相似。免疫母细胞偶尔会融合成片,类似于大B细胞性淋巴瘤。副皮质区核分裂象活跃,可见凋亡细胞。偶尔可见到融合性坏死区。淋巴滤泡可能是增生性或经常退化,具有反应性生发中心和保留套区。
【免疫表型和分子检测】
免疫组化检测CD3和CD20分别显示副皮质中的反应性T细胞和淋巴滤泡中的B细胞。反应性免疫母细胞主要来源于B细胞表达CD20和PAX5,也可强弱不等表达CD30。证实EBV的存在可以通过原位杂交(ISH)检测EBV编码的小RNA(EBER)或免疫组化检测LMP1;通常只有一小部分细胞,包括大的转化细胞和小的淋巴细胞显示LMP1阳性。克隆性免疫球蛋白重链(IGH)或T细胞受体γ(TRG)基因重排的分子检测结果为阴性。
【鉴别诊断】
部分EBV淋巴结炎病例偶尔出现CD30阳性的大Hodgkin-Reed-Sternberg(HRS)样细胞可能与经典型霍奇金淋巴瘤(CHL)相混淆。EBV淋巴结炎伴反应性免疫母细胞的病例必须与弥漫性大B细胞淋巴瘤(DLBCL)相鉴别。临床表现(发热、咽炎和脾肿大)和血清检测在结合仔细的显微镜观察确定准确诊断方面也至关重要。EBV淋巴结炎显示明显的滤泡间扩张,至少部分保留了结构,而在CHL和DLBCL中,淋巴结结构通常消失。组织切片的EBV检测非常有用;在EBV淋巴结炎中,病毒存在于一小部分的大的非典型和小淋巴细胞中。在EBV阳性的CHL和DLBCL病例中,只有肿瘤细胞呈EBV(EBER)阳性。
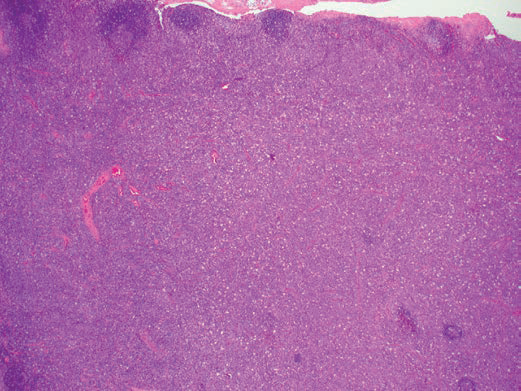
图1 EBV淋巴结炎:受感染的淋巴结显示广泛的副皮质区扩张,并有散在的残留滤泡(图片来源文献)。
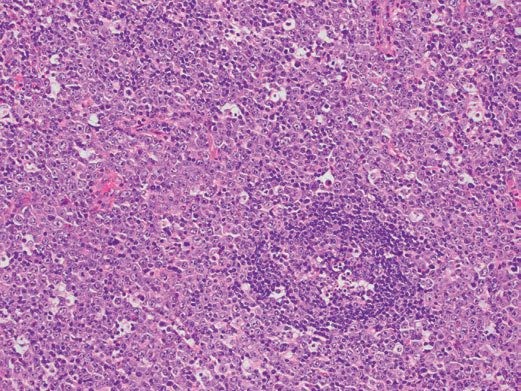
图2 EBV淋巴结炎:滤泡间区含有混合淋巴细胞和许多免疫母细胞,这些细胞体积大,有圆形核、空泡状染色质和大核仁(图片来源文献)。
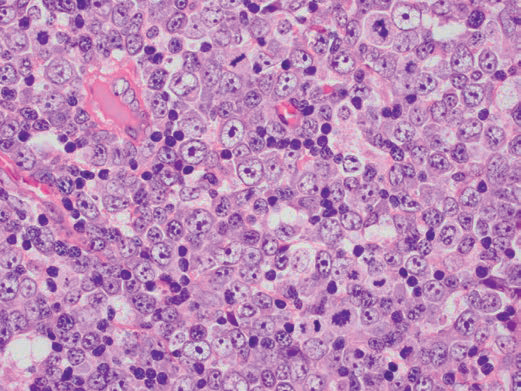
图3 EBV淋巴结炎:图2局部放大后的组织学形态(图片来源文献)。
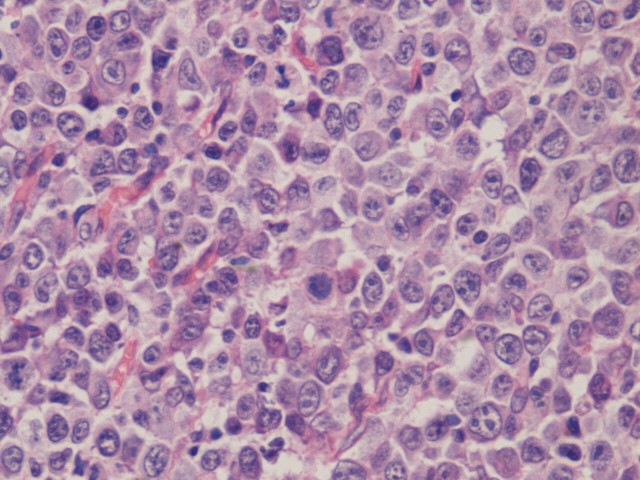
图4 弥漫性大B细胞淋巴瘤形态学(图片来源作者)。
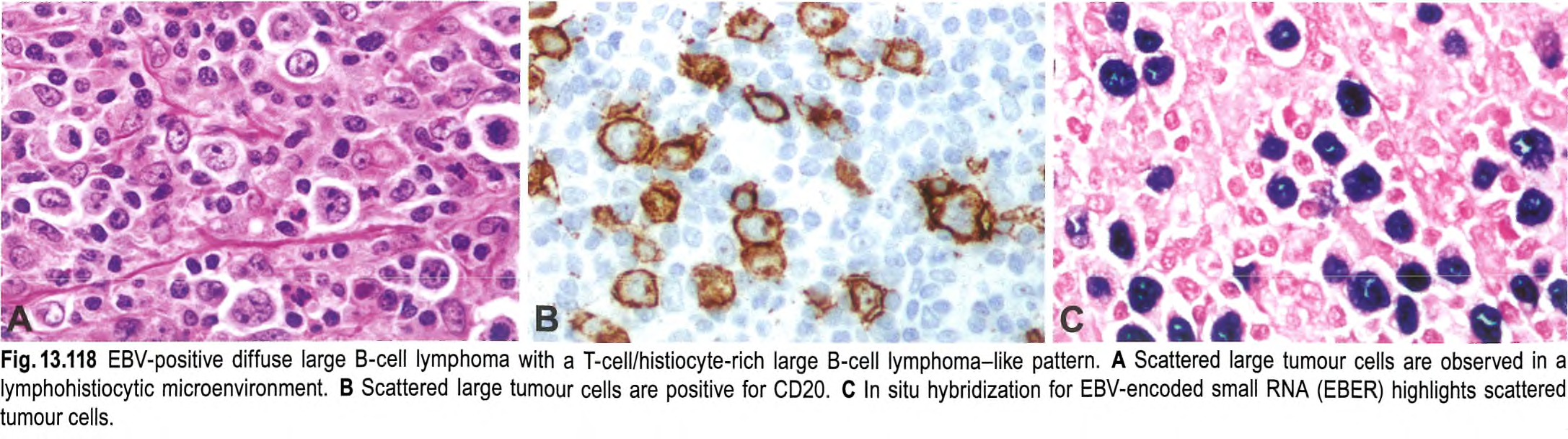
图13.118 具有T细胞/组织细胞模式的EBV阳性大B细胞淋巴瘤:淋巴组织细胞背景下可见散在大的肿瘤细胞(A);肿瘤细胞CD20(B)和EBER阳性(C)。
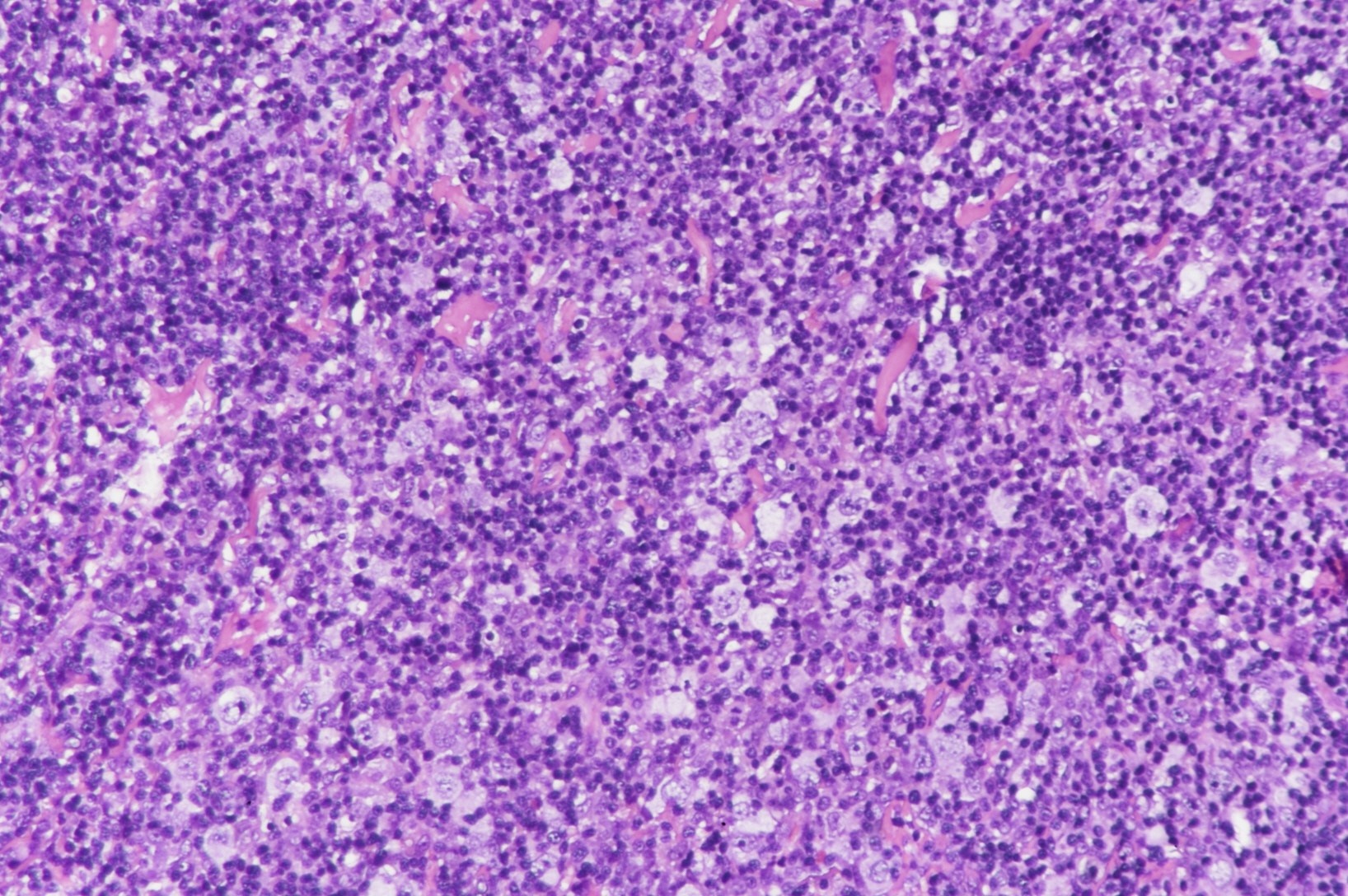
图5 霍奇金淋巴瘤组织学形态(图片来源作者)(图片来源文献)。
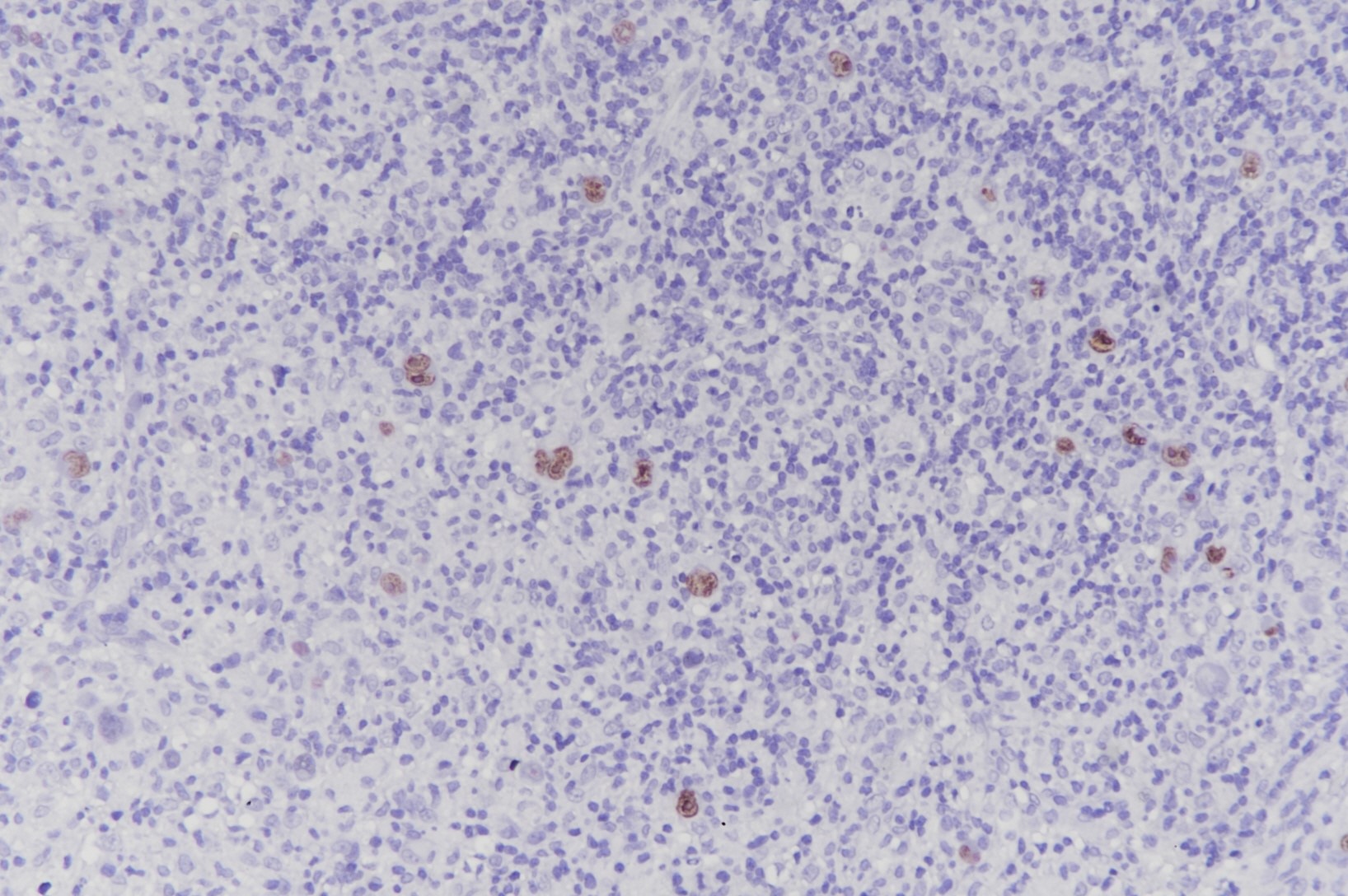
图6 霍奇金淋巴瘤:原位杂交显示散在大细胞EBER阳性(图片来源作者)。
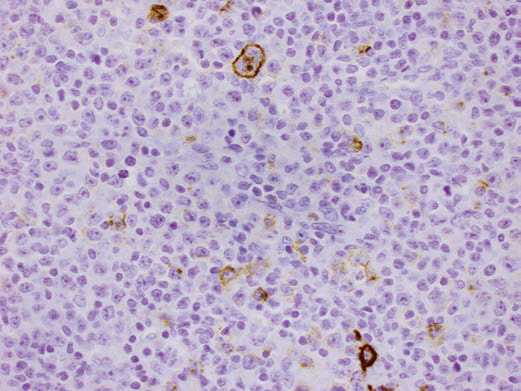
图7 EBV淋巴结炎:LMP1免疫组化染色显示散在的大细胞和小淋巴细胞存在EBV感染(图片来源文献)。
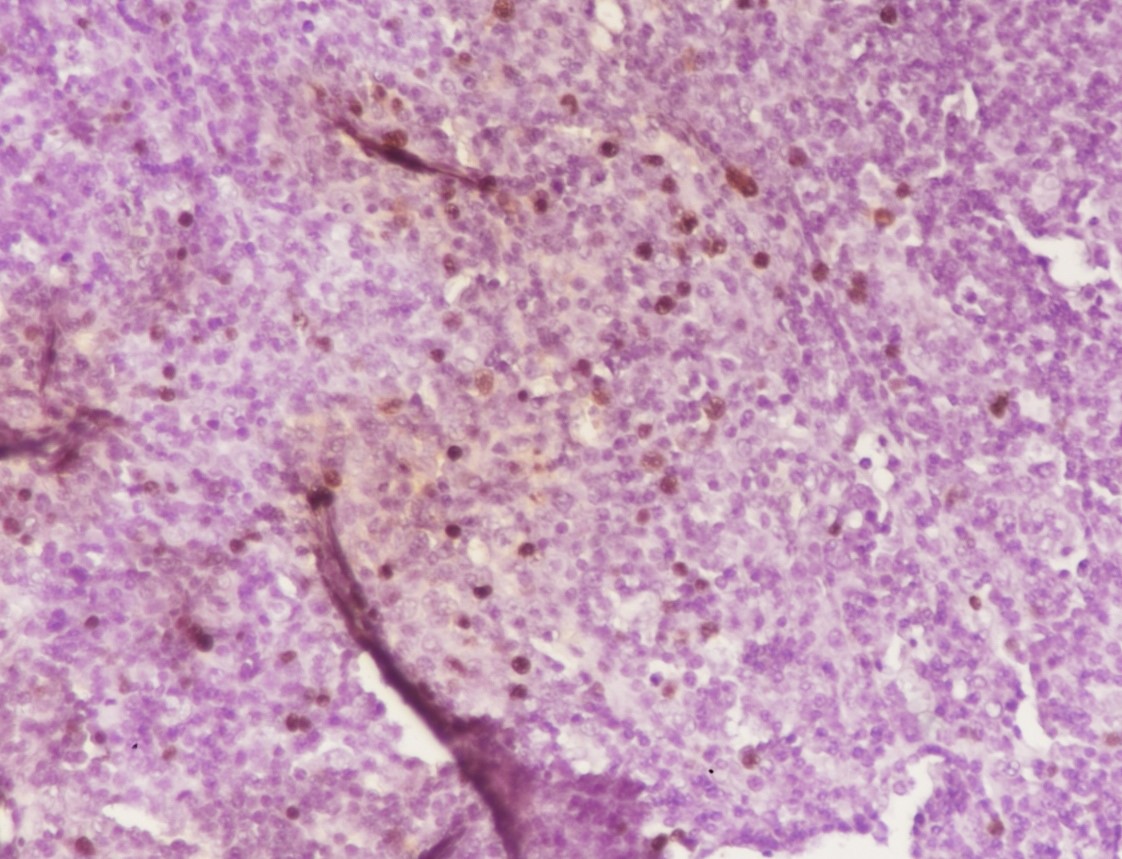
图8 EBV淋巴结炎:原位杂交显示散在的大细胞和小淋巴细胞EBER阳性(图片来源作者)。






















共0条评论