[导读] 编译整理:强子
非小细胞肺癌(non-small cell lung carcinoma,NSCLC)已成为世界范围内位居前列的健康杀手!由于大部分患者确诊时即为进展期,因此只能进行系统治疗,及目前相对推崇的靶向治疗、免疫治疗。2018年美国病理学会(College of American Pathologist,CAP)、国际肺癌研究协会(International Association for the Study of Lung Cancer,IASLC)、美国分子病理学会(Association for Molecular Pathology,AMP)明确指出,EGFR、ALK、ROS1是进展期肺腺癌中的“必检”(must-test)标志物;同时提出可扩展至至少包括BRAF、MET、RET、ERBB2、KARS。免疫组化检测PD-1/PD-L1也是指导进展期NSCLC患者免疫治疗的一个主要预测指标。
相关指标层出不穷,检测方案也各有优缺点;随着临床技术的进展,病理科标本更多为微创所得的小标本,此时如何合理的选择和安排免疫组化指标、并兼顾分子检测所需,则成了病理医师不可推卸的责任。哈佛大学医学院附属布列根和妇女医院(Brigham and Women’s Hospotal)病理专家Huang等人在《Advances in Anatomic Pathology》杂志专门就NSCLC的诊断及预测性免疫组化指标进行了介绍,并强调了与分子的相关联系。我们将该文要点编译介绍给大家,希望能对日常工作有一定帮助。
用于诊断的NSCLC免疫组化及分子检测指标
首先,病理医师必须结合患者情况及临床需求来确定是否必须进行免疫组化检测,并谨慎、小心的选择必要的免疫组化指标。比如某些患者已明确有进展期NSCLC病史,活检仅为证实复发、并评估靶向治疗情况(如EGFR突变型肺腺癌酪氨酸激酶抑制剂治疗后是否有EGFR T790M突变、或是否有小细胞转化),这种情况下选择诊断性免疫组化指标可能就没什么必要了;更多的保留组织用于分子检测可能更为明智。
具体诊断性免疫组化指标的选择、抗体选择及结果判读、诊断意义等,可参见本站系列文章《肺癌免疫组化解惑答疑》(共6篇,http://news.ipathology.cn/article/3189.html)。本文重点介绍两种可能认识尚有不足的疾病及相关抗体:伴睾丸核蛋白(nuclear protein in testis,NUT)基因重排的中线癌、SMARCA4缺失胸部肿瘤。
1. NUT
NUT中线癌是一种侵袭性的鳞状细胞癌,其定义就是指存在NUT基因的重排,大部分病例为NUT和BRD4的融合,少见情况下可与BRD3、NSD3等融合。NUT中线癌最初报道于头颈部中线部位、纵膈,主要见于年轻人;但随着病例报道的增多,其他部位和不同年龄均可出现。该肿瘤具有高度侵袭性,生存时间中位数可能不足5-7个月。相关抑制剂的研究正在进行中。
2015年世界卫生组织胸部肿瘤分类中已经纳入了NUT中线癌。从临床角度来说,发生于年轻、非吸烟患者的“低分化鳞状细胞癌”应考虑到该肿瘤可能。组织学表现为单型性、较原始的基底样、上皮样细胞至卵圆形细胞,细胞核空泡状,可见显著程度不等的核仁。突然角化可作为有用的诊断线索,但仅少数病例存在这一现象。诊断中还需注意鉴别其他的癌、恶性黑色素瘤、小圆细胞肉瘤等。
NUT中线癌的免疫组化可不同程度表达CK、p63、p40、TTF-1、CD34、CD99;这更使得诊断复杂化。因此结合临床、形态学表现,必要时应进行NUT免疫组化检测。据报道针对NUT的抗体(Cell Signaling Technology公司产品克隆号C52B1)相比FISH检测来说,其敏感性可达87%,特异性100%。免疫组化检测NUT时,阳性定位于细胞核,为特征性的斑片状着色。结果判读中阳性是指50%以上的肿瘤细胞出现细胞核着色。组织学表现与其类似的肿瘤(如生殖细胞肿瘤)也可出现局灶弱阳性(60%以上的无性细胞瘤可有此结果)。对于多个方面强烈提示NUT中线癌、但免疫组化结果阴性或不确定的病例,可通过FISH检测NUT重排。
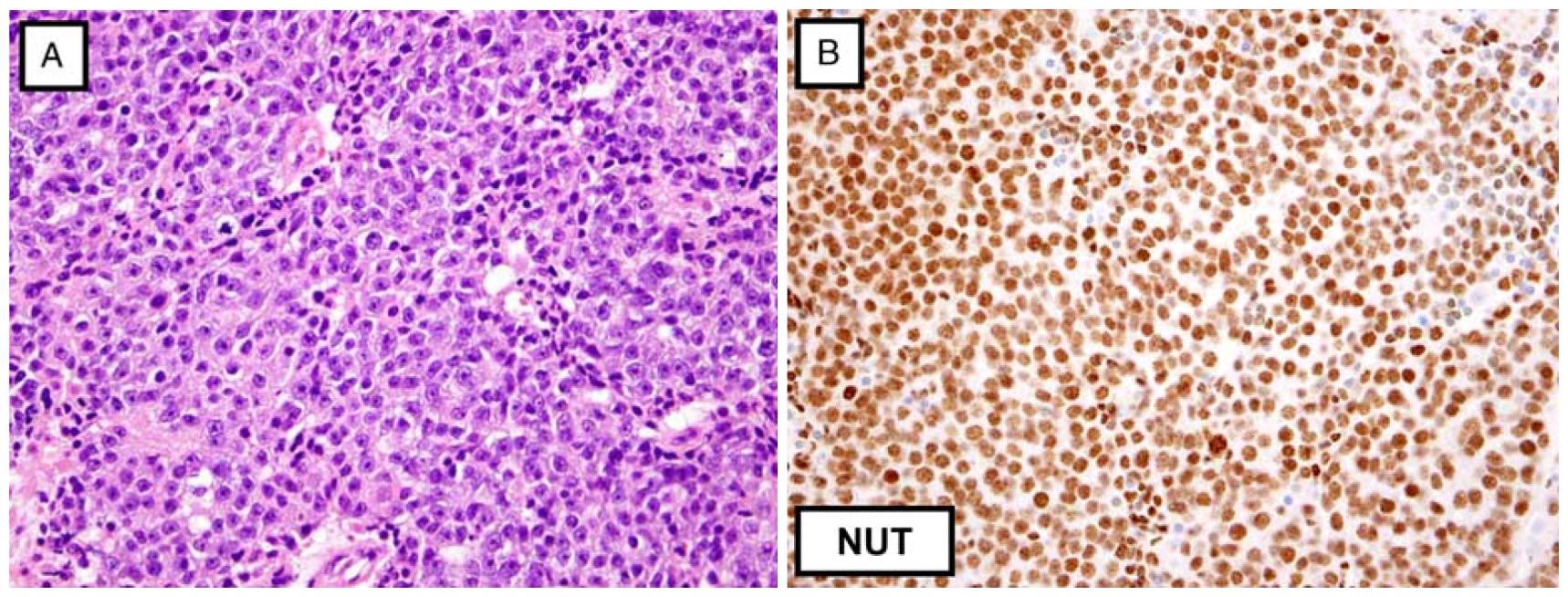 图1. NUT中线癌,表现为特征性的实性及小梁状结构,细胞形态为低分化的原始细胞至基底样细胞;免疫组化NUT为细胞核弥漫斑片状表达。
图1. NUT中线癌,表现为特征性的实性及小梁状结构,细胞形态为低分化的原始细胞至基底样细胞;免疫组化NUT为细胞核弥漫斑片状表达。
2. SMARCA4
约6%的肺腺癌具有SMARCA4突变,而肺鳞癌中罕见。其实该突变可见于多种肿瘤,如95%以上的高钙血症型卵巢小细胞癌、以及部分横纹肌肿瘤、SMARCB1表达的上皮样肉瘤、未分化至低分化的子宫内膜癌、胃肠道肿瘤、尿路上皮肿瘤、鼻腔鼻窦肿瘤等都有SMARCA4的种系性或体细胞性突变。子宫内膜癌中,SMARCA4失表达似乎与组织学去分化有关。
SMARCA4缺失型胸部肿瘤是最近才提出的,包括SMARCA4缺失型肺部肉瘤和SMARCA4缺失型肺腺癌。最初的报道来自19例纵膈较大、侵袭性肿物。SMARCA4缺失型肺部肉瘤主要见于吸烟的男性,年龄分布较广,但中位数为30-40岁。肿瘤也可表现为肺部原发小肿物(<1.5cm)、或见于从不吸烟者。其分子生物学特征为SMARCA4失活突变。组织学表现为黏附性差的圆形至卵圆形细胞,胞质丰富、嗜酸性,常出现横纹肌样形态。这些形态学特点与SMARCB1缺失型肿瘤有一定重叠。同时,伴横纹肌样形态的肺部肿瘤似乎多见SMARCA4缺失,有研究表明高达30%的病例有此异常。需注意鉴别诊断低分化癌、恶性黑色素瘤、肉瘤、生殖细胞肿瘤。
免疫组化方面,SMARCA4缺失型肺部肉瘤通过克隆号为EPNCIR111A或克隆号为ERP3912的抗体进行检测时,表现为SMARCA4的完全缺失。同时该肿瘤还会有SOX2的过表达、SMARCA2的表达缺失;CK、CD34、SALL4表达结果不一,但不表达NUT、S-100、claudin-4。
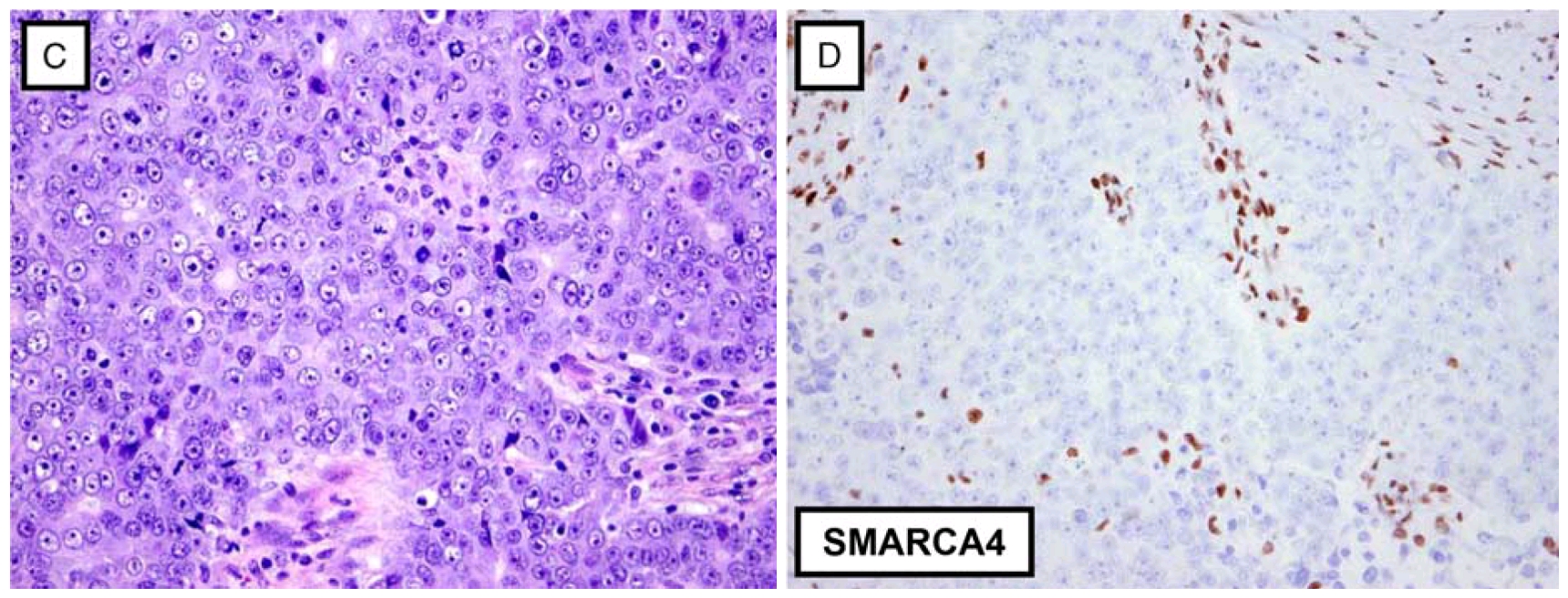 图2. SMARCA4缺失型肺部肉瘤,形态学特点为原始的上皮样细胞至圆形细胞,可见显著程度不等的核仁;免疫组化SMARCA4/BRG1表达完全缺失。
图2. SMARCA4缺失型肺部肉瘤,形态学特点为原始的上皮样细胞至圆形细胞,可见显著程度不等的核仁;免疫组化SMARCA4/BRG1表达完全缺失。
SMARCA4缺失型肺部肉瘤具有高度侵袭性,生存时间中位数4-7个月,但文献中也有生存高达9年的病例报道。
NSCLC中约2%的病例具有SMARCA4的缺失。与前述SMARCA4缺失型肺部肉瘤相反,SMARCA4缺失型肺腺癌可出现分化型组织学特点,如明确的腺样结构形成;可表达CK7和HepPar-1,但一般不表达TTF-1。Claudin-4可作为SMARCA4缺失型肺部肉瘤和癌的鉴别诊断指标,但去分化肺腺癌中该指标有时也会表达缺失。
明确诊断为SMARCA4缺失型胸部肿瘤除前述预后意义外,还可用于指导临床:SMARCA4缺失的NSCLC意味着对铂类为主的化疗方案敏感。
未完待续
点击下载英文文献
参考文献
Hung YP.Diagnostic and Predictive Immunohistochemistry for Non-Small Cell Lung Carcinomas[J].Advances in anatomic pathology,2018,25(6):374-386.
DOI:10.1097/PAP.0000000000000206





 图1. NUT中线癌,表现为特征性的实性及小梁状结构,细胞形态为低分化的原始细胞至基底样细胞;免疫组化NUT为细胞核弥漫斑片状表达。
图1. NUT中线癌,表现为特征性的实性及小梁状结构,细胞形态为低分化的原始细胞至基底样细胞;免疫组化NUT为细胞核弥漫斑片状表达。 图2. SMARCA4缺失型肺部肉瘤,形态学特点为原始的上皮样细胞至圆形细胞,可见显著程度不等的核仁;免疫组化SMARCA4/BRG1表达完全缺失。
图2. SMARCA4缺失型肺部肉瘤,形态学特点为原始的上皮样细胞至圆形细胞,可见显著程度不等的核仁;免疫组化SMARCA4/BRG1表达完全缺失。







共0条评论